快节奏下的慢性病 |
您所在的位置:网站首页 › 我国每年死亡多少人 › 快节奏下的慢性病 |
快节奏下的慢性病
|
【导语】 患上慢性病,已经成为中国人触手可及的日常。根据世界卫生组织的最新报告,中国人有17%会因慢病而过早离世,具体来看,平均每10秒就有一个人罹患癌症;平均每10秒就有一个人罹患糖尿病;平均每30秒,至少有一个人死于心脑血管疾病。尽管医疗技术在不断进步,但重大慢病情况仍不乐观:癌症发病率高居世界第一;心血管疾病发病率持续上升:慢阻肺死亡率远超世界水平且患病人群接近1亿:糖尿病人群已超1亿且保持增长 慢性病,正是潜伏在我们身边的沉默杀手。
·透支的生命——慢病现状 慢病,全称慢性非传染性疾病。 慢性病对中国人的健康造成了严重威胁。根据世界卫生组织2020年全球慢性病调查报告,中国的死亡人口中,由于慢性病死亡的比例达到了89%,死亡总人口接近9300万,因慢性病而过早去世的比例达到了惊人的17%。这意味着大约每五个人中就会有一个人因为患慢性病而提早结束原有的生命历程。
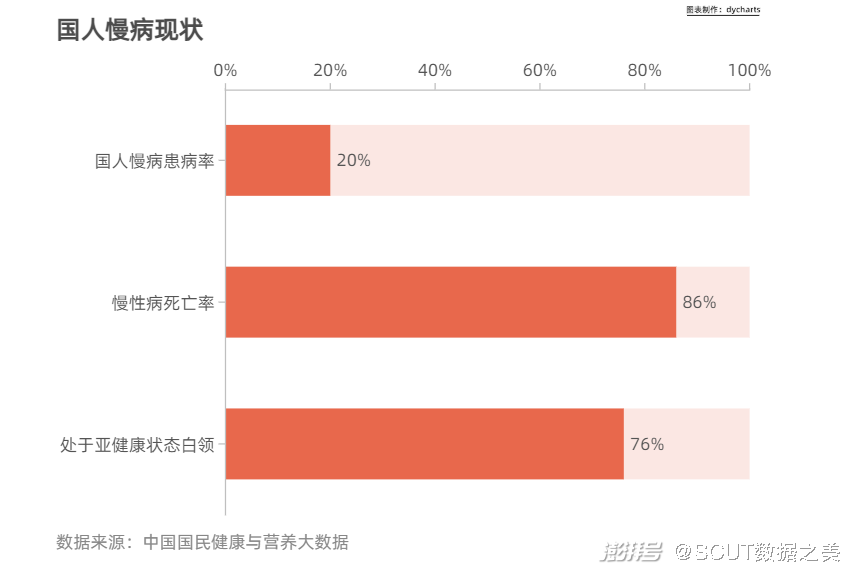 图1 国人慢病现状 “病程长、进展通常缓慢”,是慢性病的重大特征。世界卫生组织将慢性病况定义为“需要进行数年或数十年持续管理的健康问题”,我国2020年人均预期寿命是77.8岁,但人均预期健康预期寿命为69.2岁左右[1]。也就是说,居民有大致8.6年的时间带病生存。 我们日常熟知的高血压,糖尿病都在慢病的覆盖范围内。在所有慢性病中,心血管疾病引起的非传染性疾病死亡人数最多,每年造成1790万人死亡,其次是癌症(900万人)、呼吸系统疾病(390万人)以及糖尿病(160万人)。这四类疾病占所有非传染性疾病死亡的80%。 ·重大慢病 癌症、心脑血管疾病、呼吸系统疾病、糖尿病 2021年夏季,某一线城市大厂职员、80后周明在体检中发现自己罹患肝癌。他在手术切掉近四分之一的肝后,选择只请几天事假,拖着未愈合刀口继续上班,没告诉公司任何人。 根据世界卫生组织的最新统计数据,2020年全球新发癌症1929万人,其中中国新发癌症457万人,占全球23.7%,中国2020年癌症死亡人数突破300万,这几个数据均为世界第一。
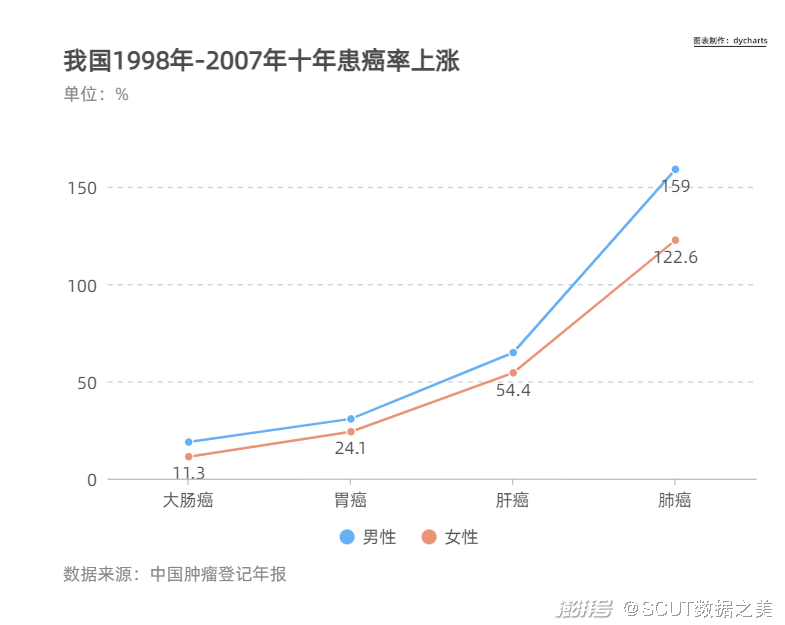 图2 我国1998年-2007年十年患病率上涨 像周明这样拼的中年人并非个例。在快节奏、高竞争的时代中,压力大、熬夜频繁似乎已经成为一种流行于职场打工人甚至高校学术狗之间心照不宣的生活方式。 除了老龄化社会的原因使得癌症患病率上涨之外,生活环境和生活方式的变化也导致我国的癌症发病率还出现了年轻化的迹象,20-39岁患癌人数明显增加。癌症正在以慢性病的形态成为人类生活的一种常态,然而我们却不知道如何应对。[3]
·心脑血管疾病 国家心血管病中心的数据显示,中国心血管病患病率处于持续上升阶段。 推算心血管病现患人数2.9亿,其中脑卒中1300万,冠心病1100万,肺原性心脏病500万,心力衰竭450万,风湿性心脏病250万,先天性心脏病200万,高血压2.7亿。 从2009年起,农村心血管病死亡率超过并持续高于城市水平,2015年农村居民心血管病死亡率为298.42/10万,其中心脏病死亡率为144.79/10万,脑血管病死亡率为153.63/10万:城市居民心血管病死亡率为264.84/10万,其中心脏病死亡率为136.61/10万,脑血管病死亡率为128.23/10万。
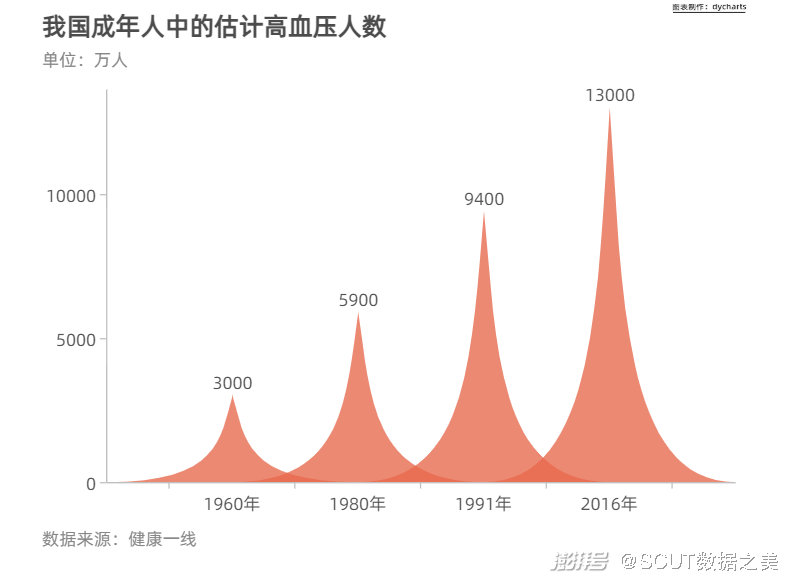 图3 我国成年人中估计高血压人数
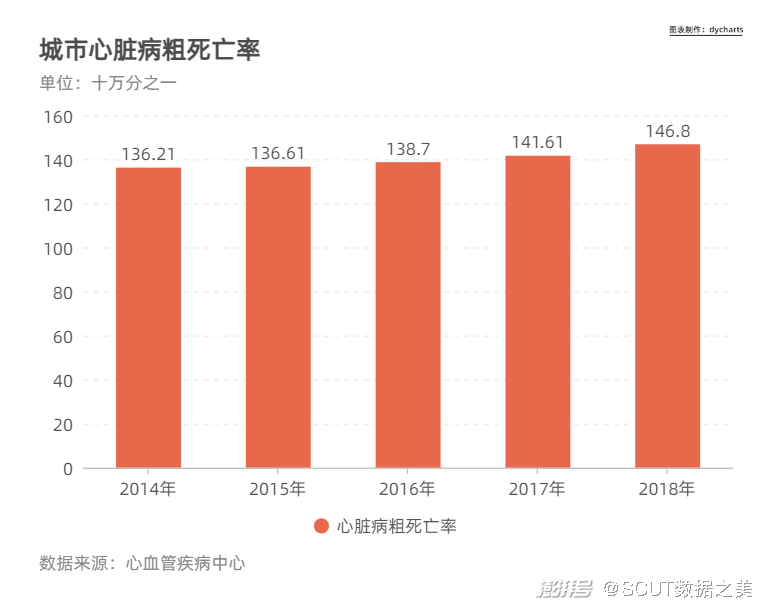 图4 城市心脏病粗死亡率 ·呼吸系统疾病 COPD一般指慢性组塞性疾病,虽然这个名词对大众来说路显生疏,但COPD是全球第三大死因,2013年中国因慢阻肺死亡人数远远高于中国肺癌年死亡人数。 中国成人肺部健康研究(CPHS)2018年调查数据显示,20岁及以上成人的慢阻肺患病率为8.6%,40岁以上则高达13.7%,首次明确我国慢阻肺患者人数近1亿,慢阻肺已经成为与高血压、糖尿病“等量齐观”的慢性疾病,构成重大疾病负担,国内COPD(慢性阻塞性肺疾病)死亡率远高于世界平均水平。 在我国,每2.5分钟就有一个人死于COPD,COPD具有高患病率、高发病率、高致残率、高致死率、高经济负担率以及低知晓率的“五高一低”的特点。 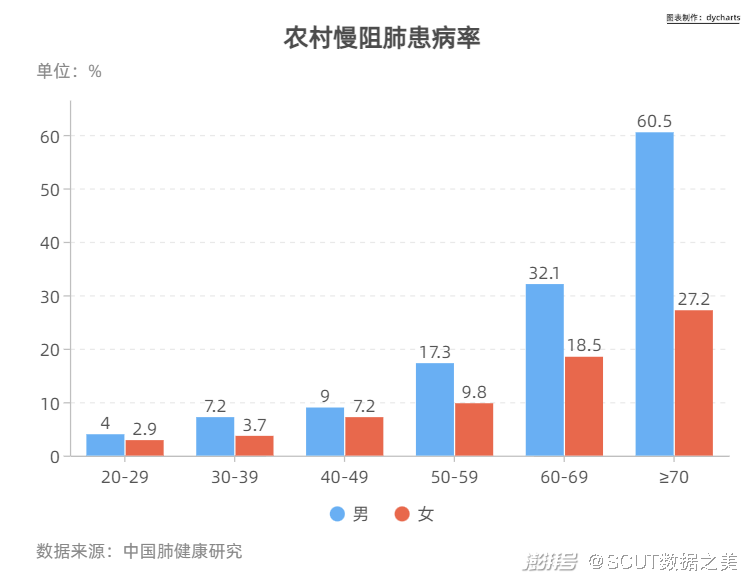 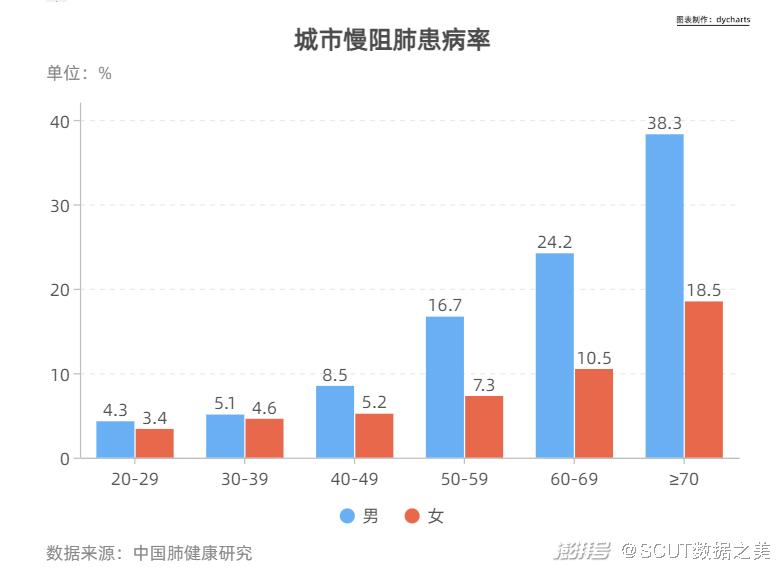 图5 我国城乡慢阻肺患病率对比 慢阻肺全称为慢性阻塞性肺肺部疾病,近年来患病率攀升,死亡人口已超过因肺癌致死人群。 据全国部分城市及农村前十位主要疾病死亡原因的统计数,呼吸系统疾病(包括肺癌)在城市的死亡病因中占第四位,在农村占第三位。由于大气污染、吸烟、工业经济发展导致的理化因子、生物因子吸入以及人口年龄老化等因素,使近年来呼吸系统疾病如肺癌、支气管哮喘的发病率明显增加,慢性阻塞性肺疾病居高不下。
·糖尿病 回溯到上世纪八十年代,全国流行病调查显示中国糖尿病患病率仅为0.67%。2010年国家疾病监测地区数据显示,全国十八岁以上居民糖尿病的患病率为9.7%。截至2013年,中国学者与美国医学会杂志发布研究时,中国的糖尿病患者人数已从2007年的大约9250万人,跃增到1亿人次,糖尿病的患病率逼近12%。 从2000年到2016年,中国的糖尿病患者数量从55,167,473人增加到89,783,100,增长率为62.7%,到2016年,有近9000万中国人患有糖尿病。2016年,有14万人死于糖尿病,其中51%是男性。平均每年增长216万例,每天增长6000例,每小时增长247例,每分钟增长4例。
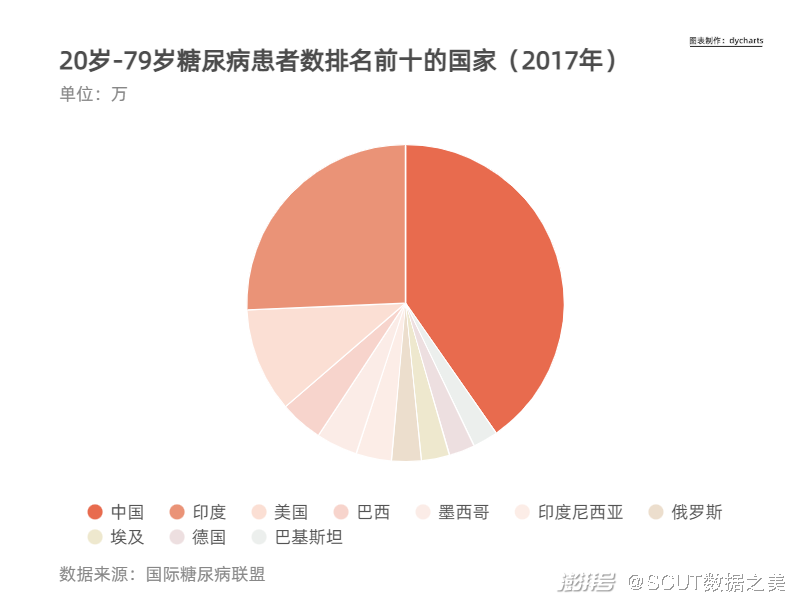 图6 20岁-79岁糖尿病患者数排名前十的国家 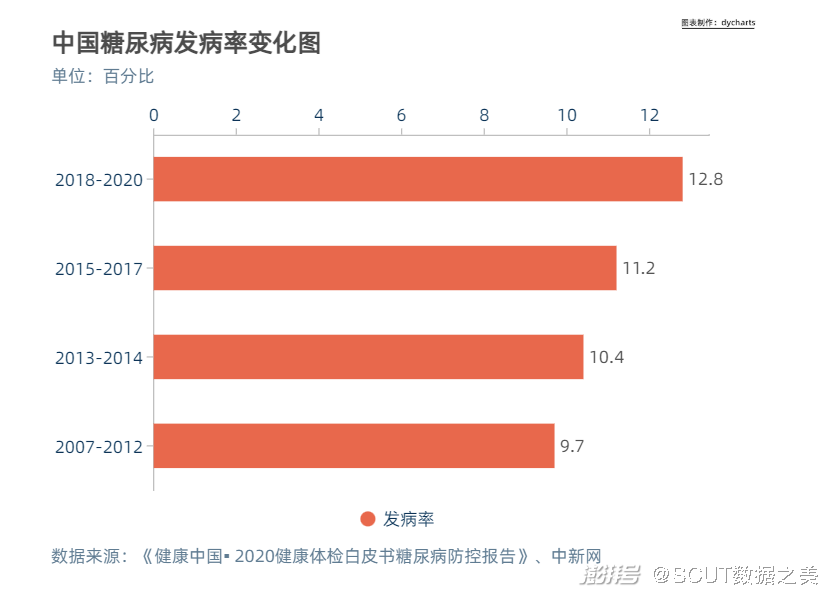 图7 中国糖尿病发病率变化图 ·城乡对比 将目光聚焦于城乡对比,慢性病的患病率呈现出与城市化程度相关的趋势。 按照城市规模纵向比较,从四类农村到大城市,慢病患病率随着城市发达程度的提高呈现不断上升的趋势。这意味着,恰恰是在经济更为发达、医疗资源更为集中的地方,人们更容易患上慢性病。
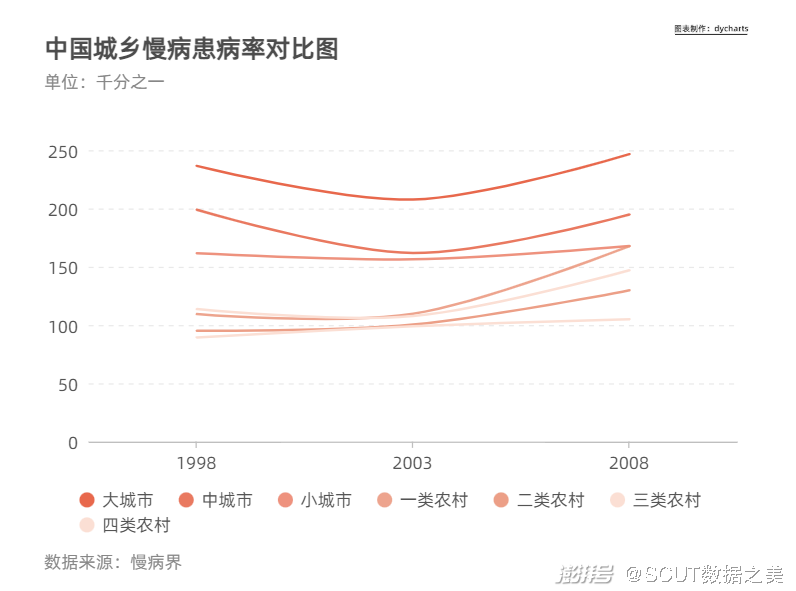 图8 中国城乡慢病患病率对比图
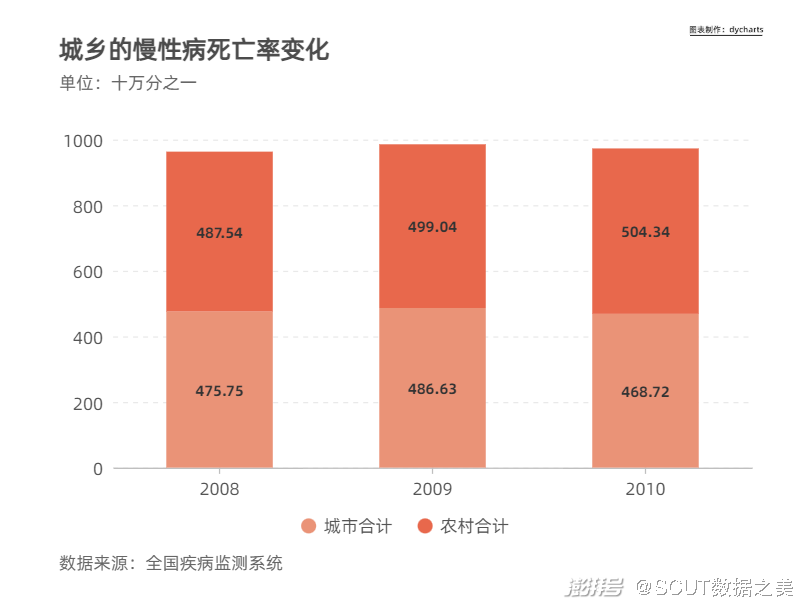 图9 城乡的慢性病死亡率变化 ·富裕背后——慢病诱因 随着中国经济繁荣发展,数以百万的中国人成功“脱贫”,但伴随而来的还有流行病学的“快速转变”。 世界顶级医学期刊《柳叶刀》在一篇论文中系统分析了中国近三十年来的疾病负担。论文显示,中国疾病负担正在发生转变,特别是传染病,孕产妇和儿童死亡率大幅下降,然而,以心脑血管疾病、癌症为主的慢性病却大幅增加,已成为中国过早死亡的主要原因。 随之变化的还有健康风险因素。高血压、吸烟、高盐饮食和户外空气污染也是造成心脑血管疾病、癌症的罪魁祸首。这些不良生活习惯在生活之中普通而平常到显得无足轻重,却在不知不觉中成为一个灰色地带,横亘在从“健康”到“慢性病”的发展过程之间。
·膳食结构失衡 膳食结构的不合理是诱发慢性病的重要因素。根据世界卫生组织的报道,每年有410万例死亡可归因于盐/钠的过量摄入,410万逝去的生命,相当于北京市五分之一的人口数量。 近30年来,我国经历了从传统膳食模式向西方膳食模式的转变,谷物和蔬菜的消费减少,肉类和包装食品的消费增加。随着国民经济的不断发展和进步,我国居民获得的营养物质来源更加丰富,膳食质量不新改善,但总体膳食质量与理想的膳食质量相比仍然存在较大的差距。这种差距也导致着人民在生活水平提高的同时仍面临着肥胖、高血压等慢性病快速增长的巨大挑战。 中国疾病预防控制中心营养与健康所副所长张兵指出,合理膳食是预防慢性病、促进健康的有效手段。尽管近些年来,国家和相关组织也一直在大力提倡三减政策(减油、减盐、减脂)的推行。但在最新的《中国居民营养与慢性病状况报告(2020年)》新闻发布会中,国家卫生健康委副主任李斌重点提出居民不健康生活方式仍普遍存在——膳食脂肪供能比持续上升,农村首次突破30%推荐上限。家庭人均每日烹调用盐和用油量仍远高于推荐值。中国人的各项饮食指标还是难以避免地超标了。
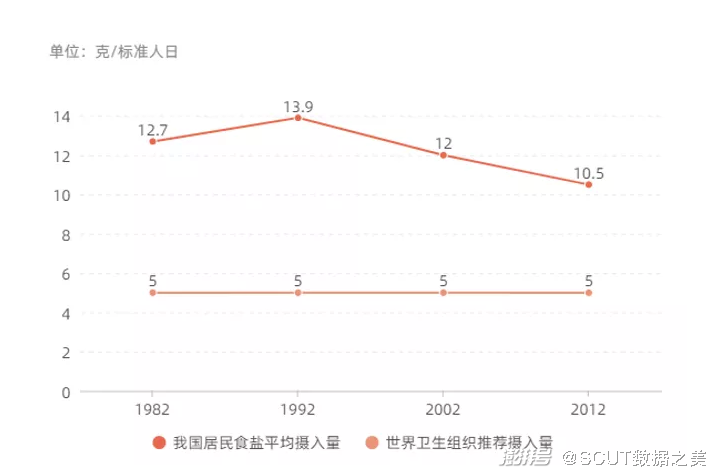 图10 膳食结构系列图表
·作息不规律 晚睡、熬夜、失眠......不良的作息习惯随着城市化的不断推进也蔓延到了各县城市。中国人的平均睡眠时间也从一百年前的8小时,缩水到了今天的6.8小时。对于每个现代人而言,一段健康而充足的睡眠时光越来越成为一种奢望。 中国睡眠研究会的资料表明,不良的作息习惯会导致一些重大慢病的患病风险上升,比如癌症、糖尿病、心脏病等。
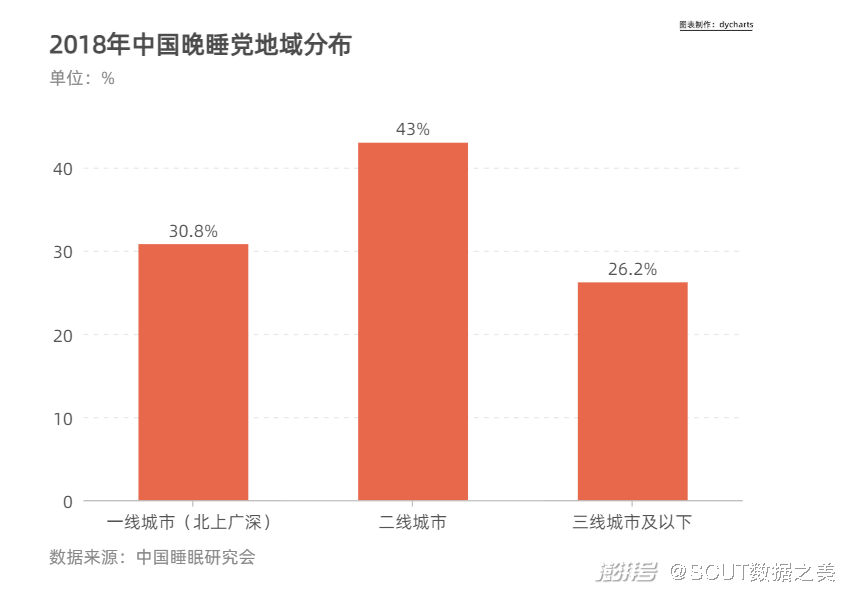 图11 2018年中国晚睡党地域分布 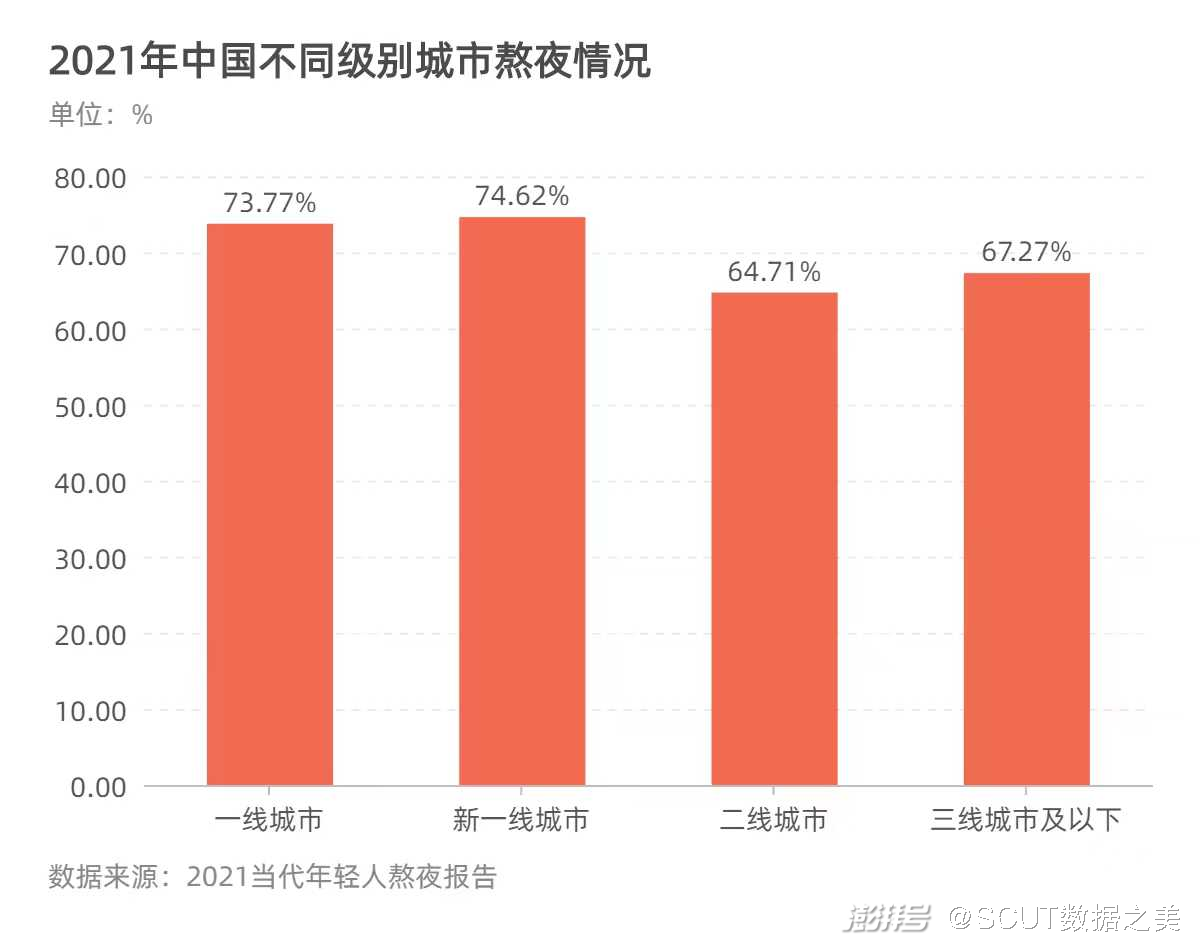 图12 2021年中国不同级别城市熬夜情况 可以发现,一线城市的晚睡成因集中在工作和提神;二线城市在作息不规律上有强烈倾向,而成因可能由于行为较为复杂,并未特别指出;三线城市的人口的晚睡成因可能更多地指向城市睡眠环境。在城市间的年轻人熬夜情况的横向对比中,新一线城市和一线城市的年轻人熬夜率都超过70%,而二线城市、三线城市及以下的数据虽然低于前二者,但这里的年轻人熬夜率也超过60%。 而当作息不规律成为一个群体的倾向时,我们很难不去思考,这是否正是快节奏的时代下,城市化与全球化负面影响的细节体现,我们又该如何从个人、群体乃至社会的角度上抵抗恶劣睡眠环境的蔓延,让整个中国,都能够安心地在夜间入睡。
·缺乏运动 世界卫生组织指出,每年有160万例死亡可归因于缺乏运动, 对于中国人来说,人们越来越习惯于坐着,而不是迈开腿起来活动活动。随着城市化的推进,各个年龄人群的职业劳动程度普遍降低,出行越来越方便,电子产品普及导致了居民静态生活时间普遍增加,也导致了能量消耗的减少,能量摄入和能量支出的不平衡,直接导致个体肥胖,也提升了慢性病的患病风险。
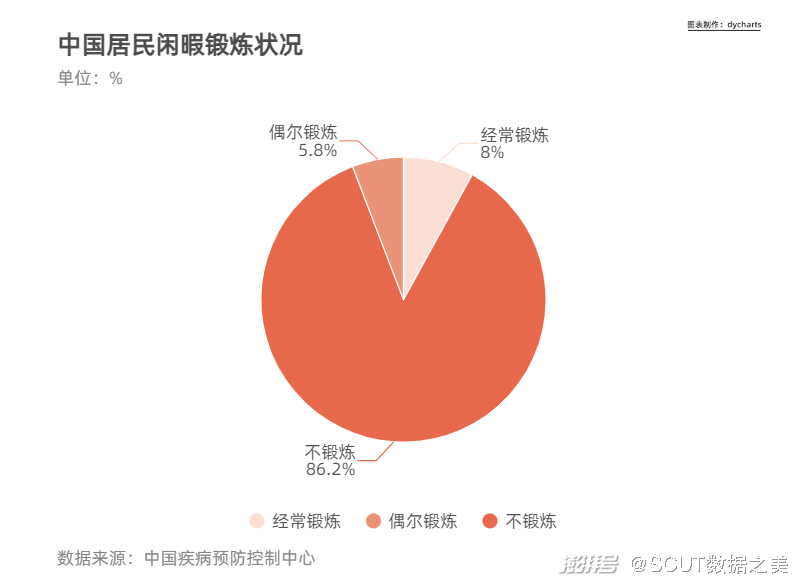 图12 中国居民闲暇锻炼情况
·及时干预——在患上慢病之前 事实上,从健康状态过渡到换上慢性病,中间有一段“过渡期”。也正是这段过渡期中的状态,决定着个人的身体状态是返回健康,还是坠入慢性病的深渊。 以对糖尿病的干预为例,糖尿病前期人群就身处于从高危人群到糖尿病的“过渡期”中。糖尿病前期人群是指空腹血糖受损或糖耐量异常,但未达到糖尿病诊断标准的人群。他们具有较高的患病风险,我国的成年人中占比已超三分之一。如果通过适当的生活方式进行干预治疗,他们就能转入正常的糖代谢人群;但若放任自流,随之而来的就是伴随终生的疾病发展。 所以说,对过渡期人群进行及时的干预,不仅重要,而且必要。把握好了过渡期,就是把握住了慢性病洪流蔓延的闸门。
·社会力量——环境改善 对疾病的管控不仅是某一个人群的自我约束,更是整个社会的集体约束。 世界卫生组织就曾明确指出,烟草每年导致超过720万例死亡(包括接触二手烟雾引起的死亡),并且预计未来几年中会有显著增加,而烟草使用的个人行为,也因其扩散性使其成为公共健康卫生领域的重要议题。在健康2030年到来之际,中国疾病预防控制中心就和控烟办公室联合提出口号一“健康中国必定是无烟中国”。 在控烟行动的各方努力之下,中国全国成人吸烟率也逐年呈现良好趋势。
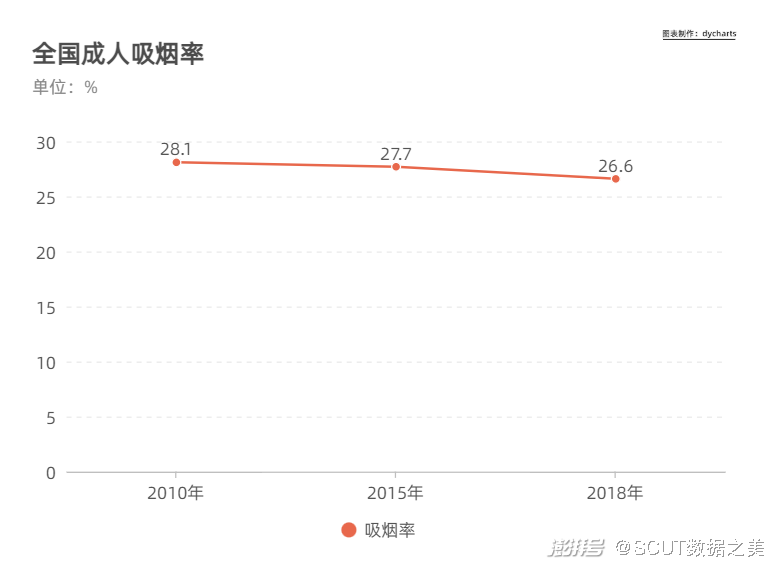 图13 全国成人吸烟率 以预防为主,从预防出发。 社会的力量不止是聚焦于控烟,更是致力于打造一个全方位的支持环境。国家卫生健康委会同有关部门继续在环境治理、烟草控制、营养改善、健康宣教、体育健身、医疗保健等方面联合行动、协同推进,构建全方位支持环境,形成防控工作合力。
·政府力量——宏观规划 我们需要注意到慢性病控制工作的进步,也需要正视慢性病防控的严峻形势。由锻炼较少带来的肥群、二手烟、膳食不均衡......这些看起来非常个人化的生活习惯与庞大的人群健康状态关联时,就已然成为需要公众关注、政府监督的系统工程。 《中国健康2030年发展报告》试图用由上至下覆盖的指标和规划为我们的未来勾勒出一份更健康、更舒适的蓝图。在距离目标仅剩9年的现在,慢病发展形势尚不乐观一我们能够达到这个目标吗?
 图14 无论是社会力量,还是政府规划,最终的具体行为还是得由个人落实。 在《健康中国2030规划纲要》中,所有的指标也是分为倡导性指标、预期性指标和约束性指标。其中,只有约束性指标是具有政府强制力的。而健康领域的大目标,都是非约束性指标。 这意味着,在奔向健康2030的路上,每一个人都必须行动起来。
作者:李小小、全祎、丁瑞凡 指导老师:吴小坤 学校:华南理工大学 编辑:王菁
数据来源: [1]李成福;刘鸿雁;梁颖;王晖;李前慧,健康预期寿命国际比较及中国健康预期寿命预测研究[J],人口学刊,2018,40(01) [2] 睡眠不足的危害.中国睡眠研究会 http://www.zgsmyjh.org/ndjsp?id=156#_np=107_1187 [3] 国家癌症中心:2019年中国最新癌症报告 http://www.360doc.com/content/19/0130/00/52645714_812065860.shtml [4] 柳叶刀《1990-2017年中国及其各省份死亡率、发病率和危险因素:2017年全球疾病负担系统分析》 https://new.qq.com/cmn/20210106/20210106A0BJSW00.html [5]中国慢病界年会资料 [6]中国疾病预防控制中心营养统计年鉴、全国死亡监测测系统 |
【本文地址】