非感染性肉芽肿性肺部疾病:影像学表现与病理的相关性 |
您所在的位置:网站首页 › 影像学肺门的构成包括 › 非感染性肉芽肿性肺部疾病:影像学表现与病理的相关性 |
非感染性肉芽肿性肺部疾病:影像学表现与病理的相关性
|
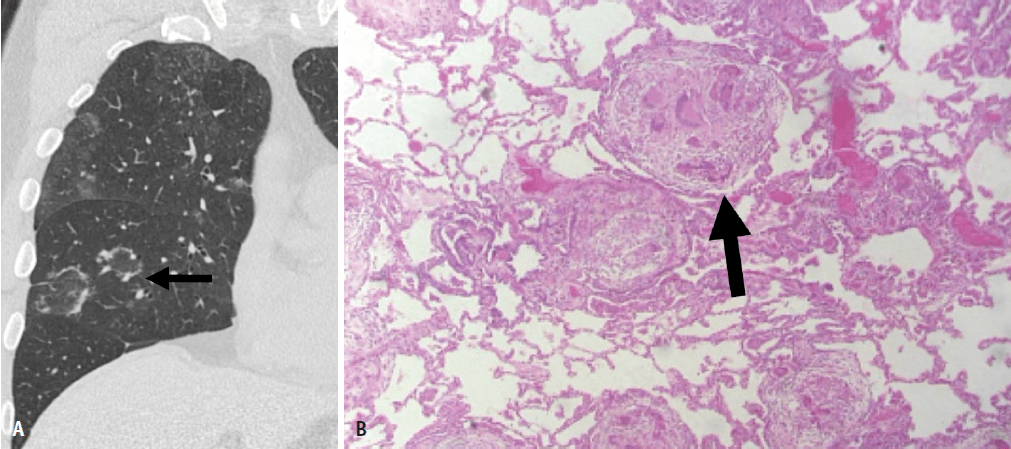
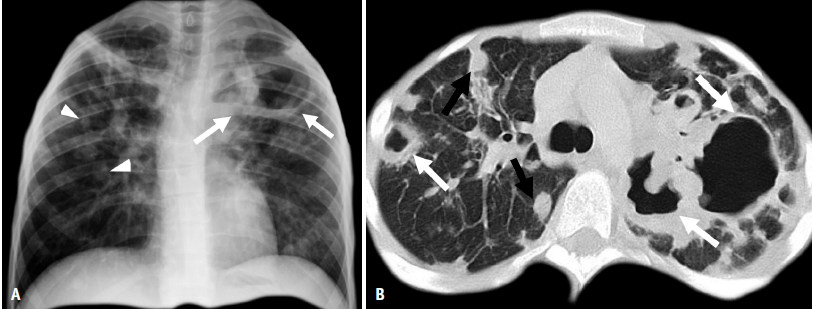
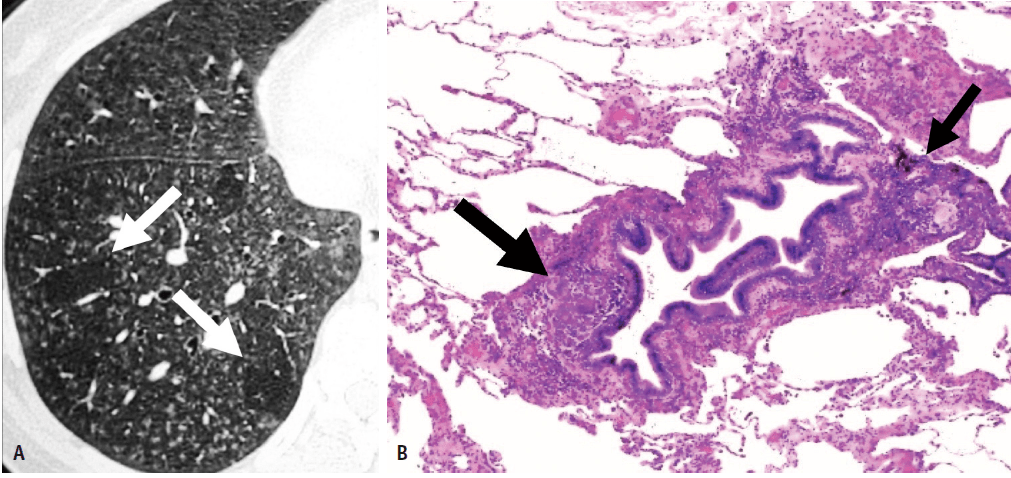
常规胸部X线检查可发现多种和非特异性表现。高分辨率计算机断层扫描(HRCT)比胸片显示更多的实质性阴影的特征性模式和分布。尽管CT表现常有帮助,但各种类型的非感染性肺肉芽肿的影像学表现仍有相当大的重叠[13,14]。 在此,我们描述和阐明常见和罕见非感染性肉芽肿性肺病的影像学特征,并将这些特征与病理结果联系起来,以便提出特异的诊断或通过影像学表现和病变的解剖位置相对缩小鉴别诊断范围。 肺炎症性病变 结节病 肺部受累是最常见的特征,95% 以上患者出现双侧肺门淋巴结肿大,也可能出现多器官系统受累[18]。约30%~50%的病人无症状,胸部X线片偶然发现双侧肺门淋巴结肿大。最常见的肺部主诉是咳嗽、呼吸急促、呼吸困难和支气管高反应性;全身症状常见,包括发热、疲劳、虚弱、全身乏力和体重减轻[15、16、19]。尽管大多数病人中肺结节病呈良性病程并倾向于自行消退,但在显著的少数病例中,肉芽肿进展为进行性纤维化。Löfgren’s综合征是结节病的一个临床特征;患者通常伴有发热的急性发病,并有双侧肝门淋巴结肿大、结节性红斑和/或双侧踝关节炎或关节周围炎症的特征性症状[20,21]。免疫检查点阻滞剂与多种不同的副作用有关,称为免疫相关不良事件。这些药物最常见的肺部毒性反应包括肺炎和结节病样肉芽肿病,这些疾病可在CT或PET/CT等随访影像学检查中发现[21]。 结节病的诊断是通过非坏死性肉芽肿的组织学证据和排除可能的其他诊断所支持的典型临床和放射学表现[23-26]。 结节病的经典组织学表现为形成良好、致密、非坏死性肉芽肿,通常由透明胶原层的同心圆层所包绕,局限于间质组织,呈特征性淋巴管型分布[23,27-29]。结节病肉芽肿常为界限清楚的间质组织病变,由上皮样组织细胞、多核巨细胞和不同数目的慢性炎症细胞所组成。这一特征很有帮助,与HP中所见到肉芽肿形成不彻底形成对照[30]。大体表现包括大小不等的结节,主要表现出沿支气管血管束、小叶间隔和脏层胸膜分布。淋巴管型肉芽肿的分布是结节病的特征,对诊断很有帮助。感染性肉芽肿常随机分散在肺实质,HP型肉芽肿常呈小叶中心型。通常需要活检来证实非坏死性肉芽肿。然而,在许多病例中,不能精确区分不同病因引起的肉芽肿。 肺实质性疾病是由于肉芽肿形成过程中导致与纤维化相关的不可逆性实质改变所引起的间质受累所致。就诊时,约90%病人的X线胸片出现异常。最典型的影像学表现为对称性双侧肺门和右侧气管旁淋巴结肿大或弥漫性微小肺结节浸润。蛋壳钙化仅发生在受累淋巴结,且与疾病持续时间相关。 几种HRCT表现与结节病相关,反映了组织学表现;细小结节沿着支气管血管束、小叶间隔、叶间裂和胸膜/胸膜下区域分布代表典型的淋巴管周分布(图1) [24,31,32]。结节病HRCT其它征象是反晕征,即呈局灶性、圆形的磨玻璃影,被一个几乎完整的环所包绕(图2)和星系征,由多个相互分离的小结节汇合形成的肺结节(图3)。肉芽肿融合也可形成直径为l~4cm的结节或团块。纤维化聚集的团块,类似于矽肺中所见到的团块,也可在晚期疾病中发生。这些发现主要出现在中上肺野 [33]。如果特征性的临床或放射学表现不占主导地位,氟脱氧葡萄糖(FDG)-FDG-PET可用于检测活动性肉芽肿病变,其敏感性较很高 [34]。 图1. 结节病患者51岁,男性 (淋巴管周型)。A.轴位CT扫描显示稀疏的细小结节,呈典型的淋巴管周围分布,尤其沿着叶间裂(箭头)和支气管血管束(箭)分布。B.低倍显像显示肉芽肿的淋巴管性分布,涉及到支气管血管束、胸膜和小叶间隔(箭头所示)。这些发现与CT表现相关(苏木精和伊红染色,X40)。
图2.结节病女性患者,28岁(反晕征)。A.冠状面CT扫描显示两处中心磨玻璃影,周围有或多或欠完整的环状实变所包绕(反晕征)(箭头所示)。B.中等倍镜显示呈紧凑、边界清楚的非坏死性肉芽肿,含有典型的结节病(箭头所示)多核巨细胞(苏木精和伊红染色,X200)。
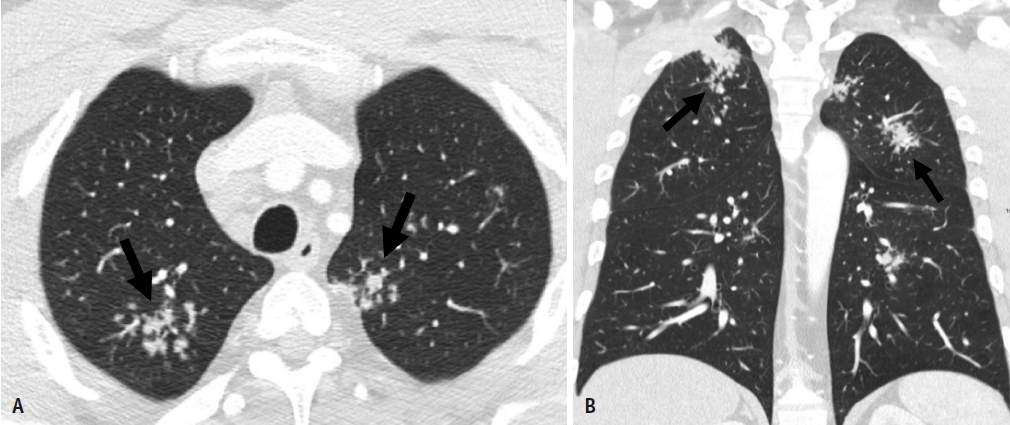
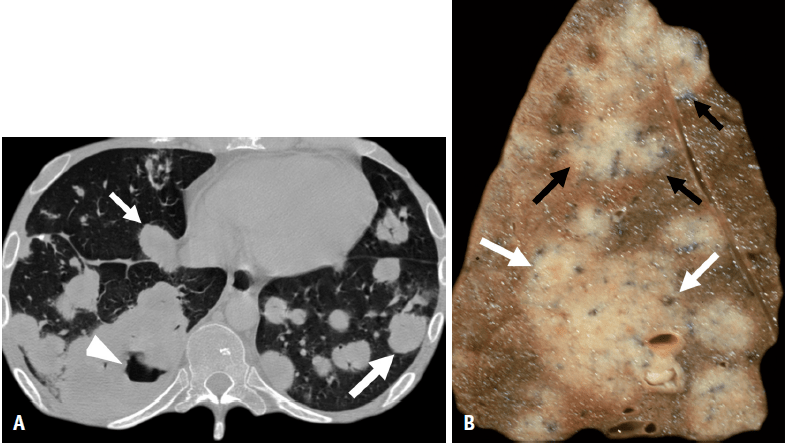
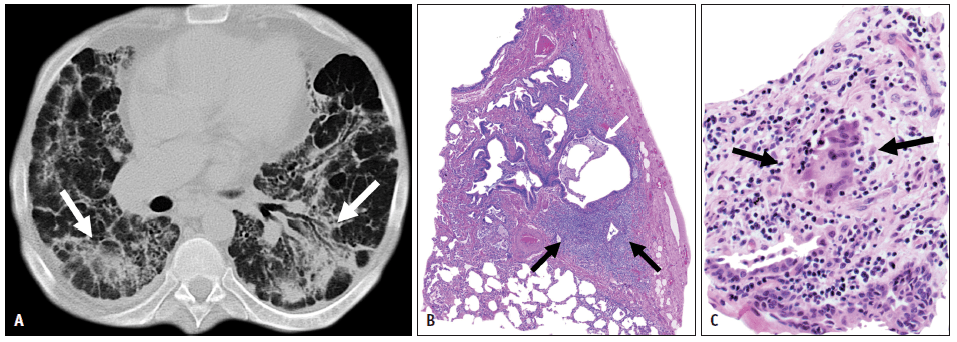
图3. 结节病男性病人,40岁(星系征)。A,B. 轴位(A)和冠状位(B)CT图像显示上肺叶为主的多发性肺实质结节,结节周围有1-2mm的卫星小结节(箭头所示)。 进行性纤维化和结构变形导致蜂窝征、纤维囊性改变、大疱、牵拉性支气管扩张和肺门收缩。由于小气道阻塞可见到气体陷闭[35]。纤维囊性间隙的反复感染,尤其曲霉菌感染,是结节病的常见并发症,并可导致发病率和死亡率显著升高[36-38]。 坏死性结节病性肉芽肿(NSG) 1973年NSG是一种由Liebow [39]首次描述的肺肉芽肿疾病,其特征为广泛的血管性肉芽肿,浸润和闭塞肺动脉和静脉,伴有肺组织广泛坏死。最初,NSG被认为是一种临时诊断术语;然而,问题在于该病是否代表坏死性血管炎伴结节病样反应还是结节病伴肉芽肿和血管的坏死[40-43]。肉芽肿性肺血管炎是一种非特异性病变,见于多种疾病,包括韦格纳肉芽肿病、NSG、慢性铍尘病(CBD)、药物滥用者异物栓塞和血吸虫病[44]。NSG不再具有独立的性质[42]。“结节病伴有NSG模式”这一术语应该被用来取代NSG,以体现结节性结节病的临床整体性[45]。 尽管临床表现不一,但大多数患者表现为呼吸系统症状和肺结节性病变,类似转移性或原发性肺肿瘤。咳嗽是最常见的临床表现,其次是胸痛、呼吸困难、发热和全身症状如体重减轻和疲乏。NSG患者无上呼吸道疾病、肾小球肾炎或系统性血管炎,20%到30%的病例有肺外受累[46,47]。 肺部NSG的组织病理学特征显示有结节病样肉芽肿伴中央坏死和肉芽肿性血管炎[44,46,48]。 主要的影像学表现为多发的圆形或卵圆形肺结节,与小叶结构和小叶间隔无特异性相关性。常见结节布满全肺呈均匀或随机分布,胸膜表面和叶间裂裂隙存在相关性。结节边缘通常较清楚。随访CT可见空洞[49]。 多发性大结节性病变见于1.5-4%的患者,是肺结节病的一种罕见表现(图4)[50]。 图4. 坏死性结节病性肉芽肿 A.冠状(MIP重建成像)胸部CT显示双侧结节影,其边缘不规则(箭头所示)。B.冠状位(MIP重建成像)胸部CT显示低密度结节(箭头所示)。也可见到纵隔和肺门淋巴结肿大(箭头所示)。C.中倍放大显示坏死性(浅嗜酸性粒细胞少细胞区)肉芽肿聚集,伴散在的多核巨细胞(箭头),与胸部CT(苏木精和伊红染色,X 40)显示的结节和团块相关的“结节病伴坏死性结节病性肉芽肿模式”相符合。 肺淋巴组织病变 淋巴瘤样肉芽肿病( Lymphomatoid Granulomatosis , LYG) LYG是一种非常罕见的由EB病毒引起的淋巴增生性疾病,累及淋巴结外部位,主要由EBV阳性B细胞与反应性T细胞混合组成[51-55]。在目前WHO的分类中,LYG与NHL 一起被归类为成熟B 细胞的肿瘤[56]。组织学上,LYG表现为血管中心和血管破坏性T细胞群的异质多形性聚集,伴有不同数目的非典型克隆EBV阳性B细胞,其围绕肌性动脉和静脉,在疾病过程后期出现这些血管的浸润和坏死区域[51,57]。 肺部受累发生率>90%,常在初诊时出现。LYG的临床表现变化很大,病程可从惰性病程(其可导致自发缓解)到有进展性大B细胞淋巴瘤。易感因素包括有潜在获得性或遗传性免疫缺陷综合征(如Wiskott Aldrich综合征、X-连锁淋巴组织增生综合征、HIV/AIDS、异基因器官移植)或自身免疫性疾病(如干燥综合征、类风湿关节炎、结节病、溃疡性结肠炎和常见变异性免疫缺陷)。LYG可导致进行性呼吸衰竭、中枢神经系统疾病或进展为明显的EBV阳性淋巴瘤。 在大约80%的病例中,最常见的X线和CT表现为单侧或双侧的多发性肺结节,直径为0.5–8 cm,呈支气管血管周围分布,基底部占优势(图5)[58]。病变可快速进展病融合,形成空洞(图6)。结节可以吸收或自发迁移,并且常观察到“反晕征”[59,60]。罕见纵隔淋巴结增大。有时出现胸腔积液。FDG PET-CT显示在这些病变中FDG呈强摄取[61]。
图5. 淋巴瘤样肉芽肿病女性患者,56岁。A.轴状位CT影像显示多发肺结节和团块(箭头所示)。结节和团块沿支气管血管束和胸膜下区分布。右肺下叶较大团块影内可见空洞(箭头所指)。B.尸检大体标本可见多发边界不清的黄色结节(黑色箭头),融合后形成大肿块(白色箭头)。C.高倍放大显示血管壁被小T淋巴细胞明显浸润破坏,在淋巴瘤样肉芽肿病中可见模糊的恶性B淋巴细胞(苏木精和伊红染色,X400)。
图6. 淋巴瘤样肉芽肿病,患者男性,62岁。A.胸部后前位片显示左肺上叶大空洞性团块(箭头所示)。在肺实质的其余部分(箭头)可观察到呈随机分布的边缘模糊的圆形阴影。B.相应的胸部轴位CT扫描显示多发圆形外周实变影(黑色箭头)或空洞结节(白色箭头)。 常见变异性免疫缺陷(CVID )/肉芽肿性淋巴细胞间质性肺病(GLILD) 常见可变性免疫缺陷是一种病因不明的原发性免疫缺陷,可导致临床综合征,其血清免疫球蛋白水平低,不能产生特异性抗体[62,63]。CVID的特征是反复的细菌感染,特别是在呼吸道,由于细胞免疫缺陷,CVID也可能诱发机会性感染[64,65]。任何符合CVID诊断标准的病人,必须排除血清免疫球蛋白水平下降的继发原因[66]。诊断时CT扫描可发现支气管扩张、间质性肺病和肉芽肿性肺病,即使在无症状的病人也是如此。因为有恶性肿瘤的危险,应慎重地使用胸部CT随访[66,67]。 大约10–30%的CVI患者发展为非感染性多系统淋巴细胞增生性疾病的临床证据,包括广泛性淋巴结肿大、脾肿大和各种器官的肉芽肿性炎症。气道疾病包括感染、阻塞性疾病和支气管扩张,间质性肺疾病包括肉芽肿、机化性肺炎和淋巴浸润性疾病[66]。病理学上,它以肉芽肿性和淋巴增生性组织学类型为特征[68]。影像学表现包括支气管扩张(圆柱状、静脉曲张样或囊性),粘液嵌塞和气道壁增厚[69-72]。支气管扩张的存在与CD4 T细胞水平异常相关[73]。 GLILD术语已被用于描述淋巴组织实质性增生,通常由非干酪性肉芽肿、淋巴细胞性间质性肺炎、支气管周围淋巴细胞增生(滤泡性细支气管炎)和淋巴细胞增生)组成[74]。机化性肺炎有时也被认为是GLILD的一部分[62,75]。典型的CT表现包括实性结节(< 3 cm),半实性结节,纯磨玻璃样阴影,胸部(肺门和/或纵隔)淋巴结肿大,以及脾肿大(图7)[76]。
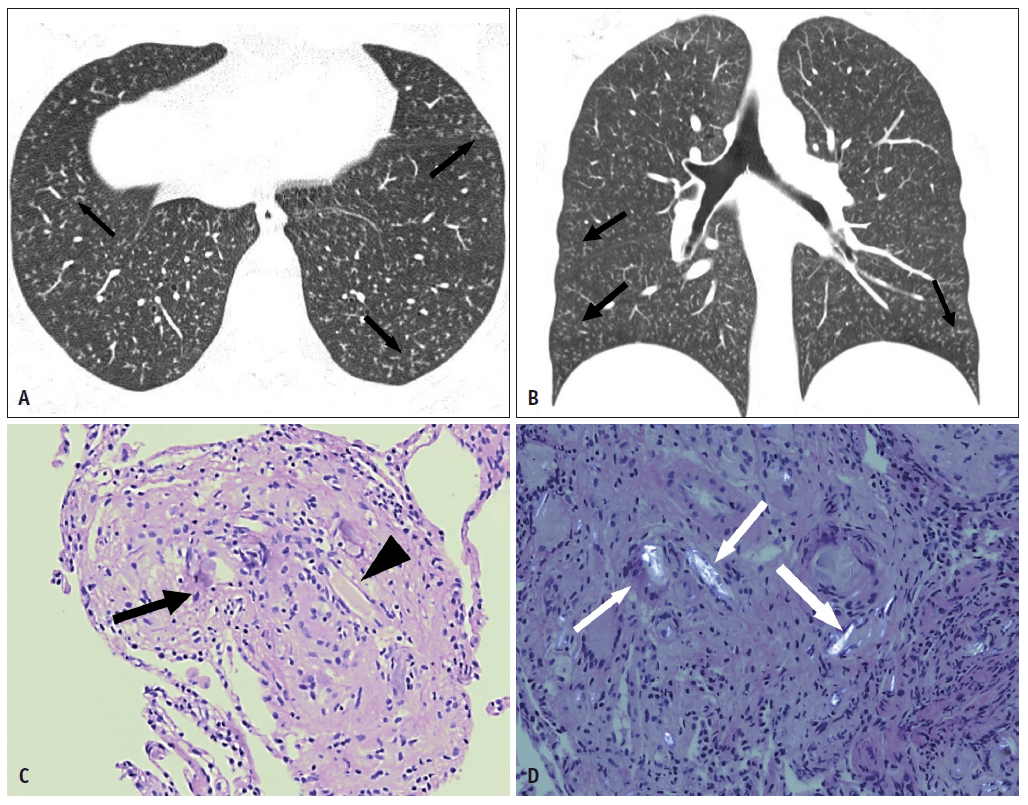
图7. 肉芽肿性淋巴细胞间质性肺疾病 A.胸部轴位CT扫描显示多发外周和支气管血管周围磨玻璃影及实变(箭头所示)。B.低倍肺扫描显示气道中心慢性炎性细胞(黑色箭头)明显浸润,导致远端小气道(白色箭头)囊性重塑(苏木精和伊红染色,X40)。C.高倍放大显示组织细胞和多核巨细胞聚集不良(箭头所示)。气道中心的肺损伤与胸部CT所显示的支气管血管周围的磨玻璃和实变相关(苏木精和伊红染色,X200)。 吸入/暴露 吸入这一术语描述了各种情况,包括吸入固体或液体物质进入气道和肺部[77,78]。吸入可来自外源性或内源性胃源。吸入相关性肺综合征的发展取决于吸入物的数量和性质、慢性过程和宿主反应[79]。酗酒可能是成人肺吸入最重要的诱因,尽管其他因素(全身麻醉、意识丧失、咽和食管结构异常、神经肌肉紊乱和吞咽异常)也可引起肺吸入[78,80-82]。 吸入性肺炎 胃内容物肺吸入是致病和致死的重要原因,也是肺炎最常见的原因[77,81]。易感因素如神经系统疾病、咽部和食管结构异常、急诊手术和痴呆常与此病相关[77]。最常见的影像学表现为散在气腔阴影的支气管肺炎。CT已被认为是评估疑似食管胃瘘的选择性影像模式,因为常可见胸膜腔与食管之间交界位置(图8),吸入豆类菜可引起肉芽肿性肺炎,称为扁豆吸入性肺炎。典型的表现为弥漫性、界限不清、小于1-3mm的磨玻璃密度增高结节,代表了吸入物的细支气管分布[83]。在HRCT中,扁豆吸入性肺炎表现为小叶中心结节,一些为树芽征[81]。反复吸入的物质可表现为播散性粟粒性结节,表现为细支气管、肺泡管和肺泡囊内异物反应的炎症[77,83]。组织学上,吸入性肺炎的典型特征是以细支气管为中心的急性炎症和坏死,吸入的蔬菜残余被多核巨细胞包绕[83,84]。 图8. 吸入性肺炎,患者男性,72岁,吸烟史。 A.冠状位重建对比-增强CT显示右肺上叶异质性实变和巨大脓胸(箭头所示)。B.肺中倍放大显示气道中心纤维化,含有两簇多核巨细胞(箭头所示)(苏木精和伊红染色,X40)。C.右肺组织学图像高倍镜下,植物碎片所环绕的多核巨细胞和机化性肺炎(箭头所示)(苏木精和伊红染色,X400)。 滑石病 滑石(含水硅酸镁)是一种广泛用于陶瓷、纸张、塑料、橡胶、油漆和化妆品行业的矿物。术语“滑石”不仅用于纯硅酸镁,还用于矿物与各种其他产品的混合物[85,86]。 有职业暴露或药物成瘾史的患者应疑似肺滑石病。肺滑石病的原因可能包括吸入纯滑石粉、吸入滑石粉并伴有二氧化硅(滑石粉中毒)或吸入滑石粉和石棉纤维(滑石粉结石)。静脉注射滑石粉(血管内滑石粉)最常发生在娱乐性药物使用期间,即药物被压碎、熔化、溶解在水中,然后静脉注射。 职业暴露史或毒品成瘾史是诊断的主要线索[87-91]。临床上,肺滑石病患者可从无临床症状到重症疾病[92]。多种肺部并发症,包括哮喘加重、气压创伤、肺门淋巴结病和大疱性肺气肿,可能与滑石粉、硅和乳糖的吸入有关[93]。大多数患者通常表现为非特异性症状,包括进行性劳力性呼吸困难和咳嗽[93,94]。晚期并发症包括间质性肺炎、纤维化、肺气肿、肺动脉高压、肺源性心脏病和肺癌[95-98]。 无论是吸入还是注射,滑石都会引起非坏死性肉芽肿性炎症。在疾病的早期阶段,滑石病由多发小的异物肉芽肿组成,其由含有双折射晶体的多核细胞组成,可发现于肺泡间隔和气腔[11,99]。随着疾病的进展,肉芽肿可趋于融合,形成异质性聚集性肿块。在偏振光下显微镜检查可见多核巨细胞和巨噬细胞内有双折射针状的滑石晶体。这些特征与静脉注射滑石粉后所见的特征不同,滑石粉颗粒更大,并被截留在肺小动脉和毛细血管内,导致血栓形成、可见血管和血管周围纤维化以及慢性炎症;血管内和血管周围肉芽肿。 在早期疾病中,肺部滑石病的放射学诊断很困难,因为其影像表现通常极微或呈非特异性,由弥漫分布在双侧肺部的极小圆形阴影组成[100]。早期的薄层CT表现为弥漫性微结节型,具有边界清楚的小叶中心结节或弥漫性磨玻璃影(图9);尖段和和肋膈角通常不受累。在更为晚期的疾病中,薄层CT显示与下叶肺气肿和弥漫性网状结节相关的进行性块状纤维化[101]。尽管晚期滑石病的CT表现与矽肺报告相似,但在矽肺中,具有高衰减区域的簇生性斑块通常涉及上肺野,而在滑石病中,这些斑块分布在所有肺野[11,100]。
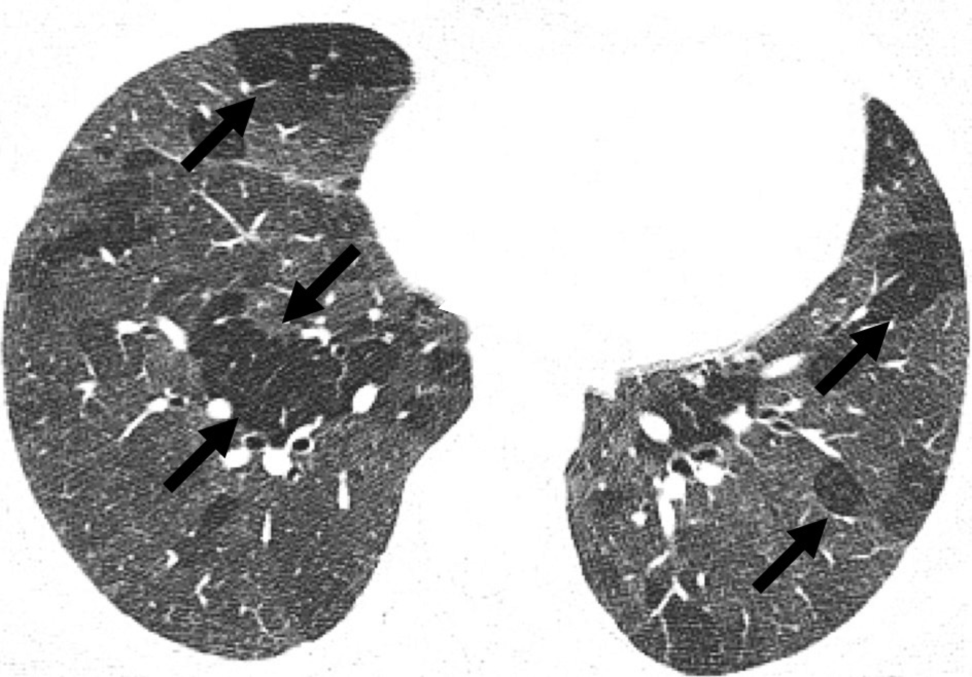
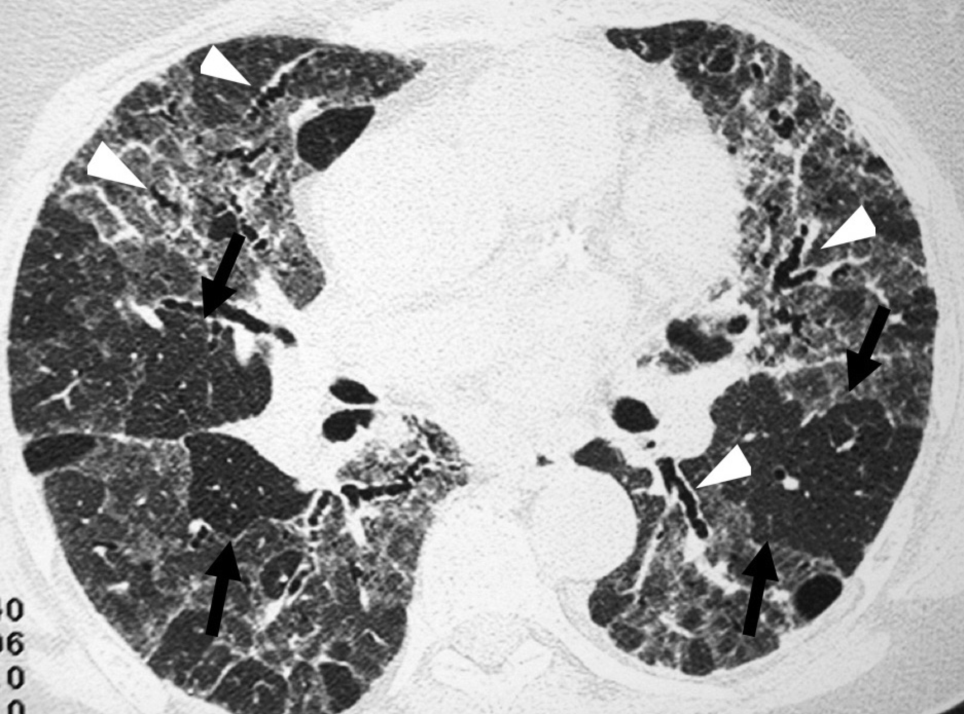
图9.滑石病 A,B. 轴状位和冠状为CT图像显示双肺大量小叶中心小结节和树芽征(箭头所示)。C.肺组织活检显示对滑石颗粒(箭头)反应的间质性肉芽肿,伴有巨细胞反应(箭)(苏木精和伊红染色,X400)。D.在偏振光下可见双折返晶体(箭)(苏木精和伊红染色,X400)。 铍中毒 铍是一种天然轻金属,从矿石中提取,加工成金属、氧化物、合金和复合材料[102]。主要应用于汽车电子、电信、计算机、航空航天、陶瓷、荧光灯和霓虹灯以及牙科和牙科用品[103-105]。 铍中毒是一种由铍金属尘埃、烟雾或气溶胶及其盐类暴露及吸入引起的肉芽肿疾病,其特征为CD4 +T 细胞和巨噬细胞在下呼吸道聚集[86]。 临床病程随暴露的强度和慢性时间长短而变化,患者可从无临床症状到重症疾病[106,107]。症状通常包括呼吸困难、咳嗽、发热、食欲减退和体重减轻[108]。肺功能检查显示限制性通气功能障碍伴扩散功能降低。与铍暴露相关的肺损伤有两种不同类型:1)急性铍肺炎是由吸入高浓度铍颗粒引起的直接性急性肺损伤;2)CBD是由暴露后数月或数年出现迟发型超敏反应所致。在影像学上CBD可能与结节病几乎无法区分,目前的工作场所保护措施几乎消除了急性疾病[109,110]。CBD持续发生于非职业环境和工业中的旁观者,与结节病极为相似[111]。 组织学上,已形成的非坏死性肉芽肿可呈淋巴管分布,涉及到支气管血管束、胸膜和小叶间隔,其与其他肉芽肿性疾病如结节病难以区分[112]。许多间质性肉芽肿的融合可导致较大、不规则、团块样阴影。环境暴露史有助于区分肺尘肺病和结节病[113]。 在疾病早期阶段,尽管薄层CT扫描显示小叶内和小叶间隔增厚,但胸片上可见微小或看不到的异常影[114,115]。 早期胸片显示常正常,但疾病进展则显示小结节和网格状阴影,典型表现为主要分布于中、上肺(早期)。由于小结节融合和淋巴结肿大,可见网格形成、结构扭曲、蜂窝样病变和团块样病变[115,116]。 特征性CT表现包括:小结节(< 3 mm)呈淋巴管周分布,支气管血管束中的淋巴管周围见结节样增厚,在某种程度上,在小叶间隔和胸膜下肺部也见结节样增厚(图10) [86,115]。 图10. 铍中毒患者,男性,49岁,从事金属抛光职业7年。A,B. 轴状位薄层CT扫描中间支气管水平(1.0-mm厚切片) (A)。在基底段支气管显示多发小结节沿支气管血管束(直箭头)、叶间裂区域(箭头)和肺门淋巴结肿大(弯箭头) (B)。C.纵隔淋巴结活检病理标本高倍放大显示多发性非酪氨酸性肉芽肿(箭头所示)(由S. Chong提供)(苏木精和伊红染色,X400)。 过敏性肺炎(超敏性肺炎) HP是一种最常见的弥漫性肺实质性疾病,是一种免疫学介导的弥漫性肺疾病,其特征是肺实质对反复吸入过敏原所产生的复杂免疫反应[117,118]。疾病的严重程度和临床表现因吸入的抗原和数量而异。根据病程和发病情况,传统上将其分为急性、亚急性和慢性形式。慢性HP是一种由长期暴露于致敏抗原所引起的纤维化性肺病[119]。 近来,聚类分析的结果与经典的HP分类进行比较[120]。结果表明,基于临床评估、肺功能检查和HRCT结果,HP患者只应分为两类(类别1和类别2)。在类别1,患者反复出现全身症状(寒战、全身疼痛)和抗原暴露数小时后频繁出现胸闷,吸气性湿啰音,且近30%的病例胸部X线正常。在类别2,患者表现为晚期间质性肺病、杵状指、吸气性湿啰音、限制性通气功能障碍和静息性低氧血症。1/3的患者HRCT显示纤维化改变[120]。 急性HP的组织学研究尚缺乏,因为确诊通常没必要活检。亚急性HP的组织学改变发生在终末细支气管的水平,由典型的组织学三联体组成,包括淋巴细胞间质浸润、机化性肺炎和形成不良的非坏死性肉芽肿[121]. 典型的肉芽肿约见于80%的外科活检,由疏松的组织细胞或分散的巨细胞组成。坏死不是HP病例肉芽肿反应的组成部分[122]。轻微的血管周围淋巴细胞聚集是HP的典型表现,但突出的生发中心或沿血管束的致密淋巴浆细胞浸润则不典型,应该引起对淋巴增生性疾病的关注[121]。慢性HP在组织学上类似与普通间质性肺炎(UIP),但其分布是在上叶而不是UIP/IPF所分布的下叶。急性和亚急性HP的HRCT特征性表现为磨玻璃衰减影伴边界模糊的小叶中心结节影(图11),薄壁囊肿和马赛克灌注(局部空气潴留区域)(图12)[123]。据报道13%的亚急性HP患者存在共存的薄壁囊肿,并被认为是支气管周围淋巴细胞浸润引起的部分支气管阻塞[124]。慢性HP具有呈支气管血管分布的纤维化、网状结构、气体陷闭和牵拉性支气管扩张(图13)[125,126]。重要的是,亚急性和慢性HP可能与一些间质性肺病相似,包括非特异性间质性肺炎和UIP,由于临床病史和功能和影像学表现重叠,而使确诊非常困难[127-129]。最佳的诊断途径是在多学科小组会议上整合临床、放射学和病理信息。
图11. 亚急性或类别1过敏性肺炎。轴状位肺底水平的薄层CT扫描显示弥漫性磨玻璃影与正常肺组织和小叶低衰减区域交替出现(箭头所示)。
图12. 亚急性或类别1型过敏性肺炎 A. 薄层CT右下叶水平显示弥漫性磨玻璃影和边界模糊的小叶中心结节(箭头所示)。注意小叶低衰减区域和血管形成减少反映存在空气潴留(箭头所示)。B.中倍放大显示气道为中心的慢性炎症,包括形成不良的肉芽肿(箭头所示)。小气道周围的慢性炎性浸润与CT所见到的小叶中心结节和马赛克衰减有关(苏木精和伊红染色,X200)。
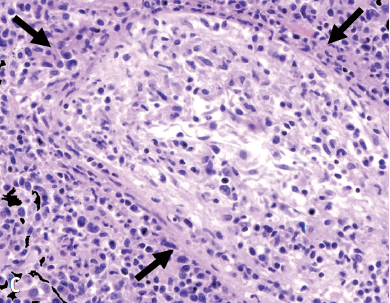
图13. 慢性或类别2型过敏性肺炎。 1例鸟类饲养者经活检确诊的慢性过敏性肺炎的典型CT表现。高分辨率CT扫描显示轻微网状影伴叠加的斑片状磨玻璃影和牵拉性支气管扩张及细支气管扩张(白色箭头)。小叶区域也出现低衰减和血管减少(黑色箭头)。 血管炎 肉芽肿性多血管炎(GPA) GPA,以前称为Wegener肉芽肿病,是一种抗中性粒细胞胞浆自身抗体(ANCA)相关性全身性血管炎,典型累及上呼吸道、下呼吸道(支气管和肺)和肾脏,并有不同程度的播撒性血管炎[39,130]。 GPA的范围和严重程度为异质性,从仅涉及一个部位的惰性疾病到导致死亡的暴发性多器官血管炎[131]。本病典型的表现为上、下呼吸道症状和肾脏受累。肺部受累发生于55-90%的患者。临床肺部表现包括咳嗽、呼吸困难、肺功能下降、支气管狭窄和弥漫性肺泡出血[131-133]。 GPA有许多组织病理学特征。显微镜下的标志是实质坏死、血管炎和肉芽肿性炎症的三联征。GPA的主要组织病理学特征一般被认为是诊断标准: 实质坏死、血管炎和肉芽肿性炎症,伴有中性粒细胞、淋巴细胞、浆细胞、巨噬细胞、巨细胞和嗜酸性粒细胞混合浸润[134]。较少出现而不代表诊断标准的是肺泡出血、机化性管腔内纤维化、集合淋巴结、组织嗜酸性粒细胞、黄褐肉芽肿性病变、肺泡巨噬细胞聚集和机化性肺炎样纤维化[133,135]。诊断最终取决于一系列的影像学和病理学发现、实验室检查结果以及准确的临床病史[136]。 胸部GPA表现为多种多样的影像学表现[137-140]。在发病过程中 70%的患者出现胸片异常。病变可以是单发或多发(通常 |
【本文地址】
今日新闻 |
推荐新闻 |