经典回顾丨顶部开颅手术策略与技巧 |
您所在的位置:网站首页 › 开颅手术图片病人 › 经典回顾丨顶部开颅手术策略与技巧 |
经典回顾丨顶部开颅手术策略与技巧
|
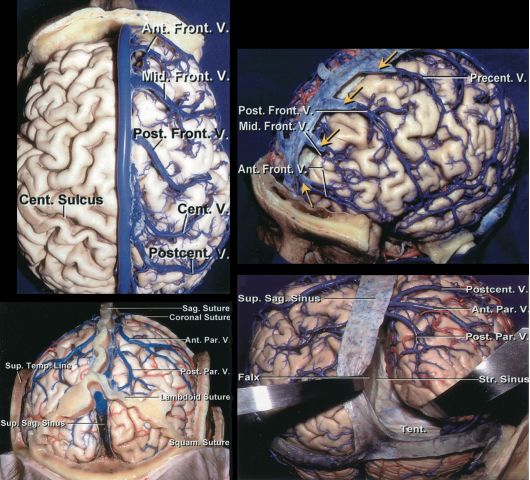
图1. 大脑的侧面观(A)、前面观(B)和后面观(C)。C图所示顶间沟将顶上小叶和顶下小叶分开。矢状窦旁的桥静脉大小和位置多变,是两侧大脑半球重要的引流静脉。B图所示当开放硬膜的范围过于接近中线时,需特别注意的沿上矢状窦分布的静脉湖。(图片由AL Rhoton, Jr授权)。 根据皮层引流范围和方向,顶叶的静脉分为两部分,上部静脉引流进入上矢状窦,而下部静脉测引流进入下矢状窦和侧裂血管。顶叶外侧皮层可见,上部静脉包括中央静脉、中央后静脉、顶前和顶后静脉,而侧裂静脉则构成下部静脉。顶叶内侧皮层可见,旁中央静脉,顶前内侧和顶后内侧静脉构成上部静脉,而胼周静脉后部组成下部静脉。 外侧静脉还包括Trolard静脉,也称上吻合静脉,该静脉经侧裂穿越额叶和顶叶汇入上矢状窦。Trolard静脉常位于中央后回,但也可位于中央沟或中央前回。皮层引流静脉可直接汇入上矢状窦,或者汇入矢状窦旁的硬脑膜静脉或硬膜陷窝,而硬脑膜静脉是顶叶和额叶后部静脉的常见引流通道。
图2. 大脑上面观(左上图)、大脑斜面观(右上图)和后面观(下图)显示顶叶的上升组引流静脉(中央静脉、中央后静脉、顶前静脉和顶后静脉)。Ant:前;Cent.:中央;Mid.:中间;Front.:额;Par.:顶;Post.:后;Sag.:矢状的;Str.:直;Sup.:上;Temp.:颞部的;V.:静脉(图片由AL Rhoton, Jr授权修改)。 适应症 顶部开颅术同时适用于包括顶叶区域的脑实质内或脑外病变,包括转移瘤、胶质瘤及脑膜瘤等肿瘤性病灶,以及动静脉畸形和海绵状血管瘤等脑血管病。顶部经纵裂入路则适用于位于大脑镰、顶叶内侧以及胼胝体压部的病变。 顶部开颅术最常用于大脑凸面、同侧及对侧的镰旁脑膜瘤,手术可能损伤上矢状窦和相连的引流静脉,应尽力避免引起费用性静脉梗塞,所有瘤周的动静脉解剖分离均需注意轻柔保护。如前文所述,顶叶血管的损伤有造成如空间意识、感觉运动和视觉处理功能障碍,以及损伤附近运动皮层和深部白质束的风险。 顶部开颅也可用于处理侧脑室中线病变的手术。传统入路通常经顶上小叶皮层造瘘暴露病变,该手术入路有导致本体感觉丧失,以及语言障碍,视觉处理能力下降和空间意识障碍的风险。最近研究显示,对有特殊职业和活动需求的患者而言,这些功能缺陷对他们的生活质量影响显著。 为避免这些风险,可通过顶叶后部旁正中入路,或经楔前叶对侧大脑镰入路进行手术。经此入路暴露侧脑室三角部病变的距离较长,且技术要求更高,但可减少脑白质纤维束破环和减轻脑组织牵拉。 术前注意事项 可利用术中唤醒皮层电极刺激或反相手段在顶叶皮层定位颅内出血病灶的感觉运动皮层。在顶叶开颅手术的前半程中暴露基底池比较困难,因此在病变较大且占位效应明显的病例中,笔者一般选择术前放置腰大池引流。为避免已有中线移位的巨大肿瘤患者出现小脑幕切迹疝的发生,笔者会在开放硬膜的同时开放腰大池引流管释放脑脊液,脑脊液的引流可以有效的释放空间,便于对于水肿脑组织的操作。 如术前的增强MR中可见有疑似矢状窦旁静脉过于粗大时,磁共振或CT静脉血管成像可帮助定位开颅位置。静脉血管成像还可帮助确认有矢状窦侵犯的脑膜瘤病例中矢状窦的血流情况。如果同侧纵裂入路路径上有大量矢状窦旁的引流静脉阻挡手术入路时,可考虑选择通过对侧纵裂经大脑镰的入路暴露镰旁的病变。 如果肿瘤部分浸润静脉窦腔时,引起空气栓塞的风险较高,书签新功能的诊断可有效降低反流性空气栓塞的发生。术中也可通过经食道超声心动图和经胸壁多普勒超声排除可疑的空气栓塞发生。 顶部开颅术
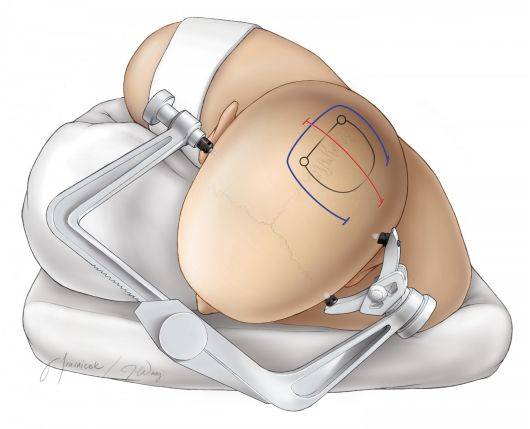
图3. 图示患者取侧俯卧位,上半身稍向前倾(约135°)。该体位可有效避免因手术需要使颈部过分屈曲,该技巧也同样适用于仰卧位手术。此外,侧卧位也可以使脑外的病变更易暴露,因其重力作用也可更好地对纵裂旁的病变进行暴露和操作。由于术中倾斜手术床可能存在引起患者体位移位的风险,患者必须稳妥的固定于手术床。 患者头位的旋转和倾斜程度主要取决于患者病变的确切位置与患者中线、冠状缝和人字缝等骨性标记。对顶叶的镰旁病变,可将病变侧置于下方,使术中在倾斜头位时可以利用重力作用充分暴露,使术者可以以更舒服的姿势完成显微操作。同样,对于通过对侧镰旁入路暴露侧脑室三角部或周围的结构是,笔者倾向于将患者取3/4侧俯卧位,将非病变侧大脑半球置于上方。 利用棉垫保护支撑对侧腋窝,同侧肩部用胶带向前下方轻柔牵拉并固定,使肩部尽量避开术者的操作区域。对于大脑凸面病变,患者头部足够的倾斜可以将病变位于术野最高点,方便手术操作。
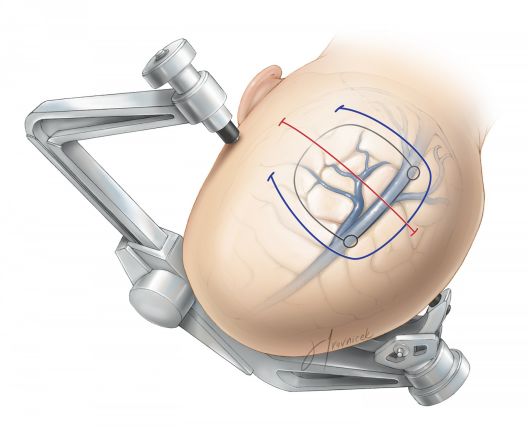
图4. 头架固定患者头部。头架安装注意以下两点:第一,单钉侧与双钉侧的连线必须与患者头部水平面平行,以避免头架固定失败或头部滑脱。第二,颅钉固定位置因尽量避免靠近头顶。这样的固定方式可以利用重力作用使对侧半球回缩,扩大经纵裂操作的手术空间。该头位与下图所示的位置正好相反,为暴露皮层或大脑凸面的病变,病变需置于术野最高点以利于操作。
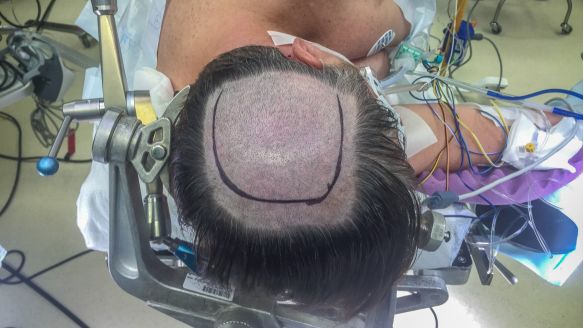
图5. 不同颜色标记不同的手术切口。红色标记的直线切口通常提供充足的暴露范围,而蓝色标记的马蹄形切口则适用于较大的凸面脑膜瘤。黑色标记的对侧开颅的大体范围。笔者一般利用神经导航或术前磁共振动脉或静脉显影帮助开颅定位,这种定位的方式可以尽量术中避开矢状窦旁桥静脉,尤其是对于大脑半球间两旁的病变操作。
图6. 对于较大的偏侧的凸面脑膜瘤或胶质瘤,传统的马蹄形切口更为适用。头位的旋转角度一般是使病变置于术野的最高点为宜。
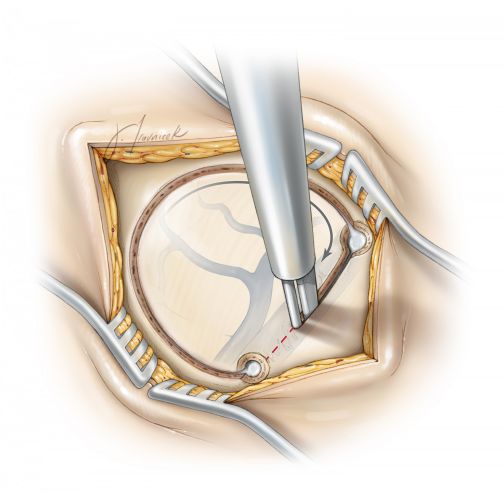
图7. 对于纵裂中线旁的病变,笔者一般在导航引导下载上矢状窦上钻骨孔2枚,多数患者上矢状窦一般位于矢状线右侧,最大的偏移范围一般不超过11mm。手术早期明确窦的位置可以有助于确定骨瓣的大小与定位。 利用3#剥离子分离颅骨内板和上矢状窦窦壁,如矢状窦窦壁黏连,需钻取3枚骨孔,并需利用骨孔使窦壁与颅骨内板完全充分分离,用3号Penfield专用剥离器,在颅盖内板和上矢状窦外壁之间进行充分解剖游离。经腰大池释放脑脊液可帮助降低静脉窦壁的张力利于其与骨板的分离,因而避免在铣开骨瓣时损伤矢状窦。骨瓣铣开时窦壁上方应在最后操作,如出现静脉窦损伤出血时可有充分的时间进行处理和止血。 取下骨瓣后,可以用含凝血酶的明胶海绵或止血纱控制静脉窦壁的轻中度出血,在关颅时一般保留放置的止血纱。更多有关静脉窦损伤处置的细节,请参阅颅脑手术原则相关章节。
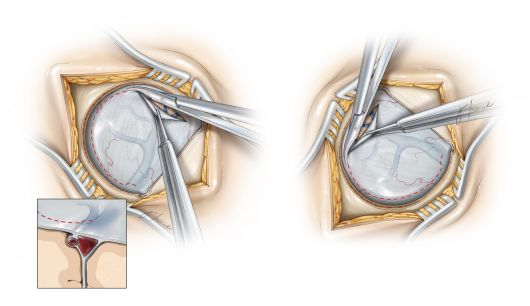
图8. 对于大脑凸面或脑实质内的病变,利用术中导航的技术,硬脑膜的开放范围因在影像学显示增强病灶外2cm处切开。(左图)。 当手术需要对暴露纵裂要求较高时,笔者一般会切开以上矢状窦为基底的马蹄形硬脑膜瓣(右图)。需重点保护较大的引流静脉,而较小的引流静脉在适当的情况下可予以牺牲。如有汇入窦内的引流静脉阻挡操作时,需调整硬脑膜开放的区域以避开引流静脉(左图插图)。 需特别注意自后向前汇入矢状窦的引流静脉,其引流区域一般较大,在此区域常会遇到跨过中线的较大的上矢状窦或静脉湖,这些结构会影响硬膜在中线位置的开放程度,进而限制对于纵裂深部的暴露。在此情况下,靠近中线时硬膜切开的方向一般选择平行于中线,而非垂直于中线。 由于术前中线旁静脉湖范围的不可预测性,中线旁切开硬脑膜时可能会引起矢状窦侧壁的细微撕裂,可通过良好的缝合技术缝合裂口,而双极电凝则可能因引起硬脑膜的收缩而使裂口扩大。
图9. 为开放大脑镰旁的空间,笔者一般会选择从蛛网膜上游离表面的静脉达到松解,为手术牵拉分离提供便利。由于蛛网膜黏连较为紧密,因此操作时需特别耐心。腰大池引流脑脊液可以在早期使大脑半球与大脑镰等中线结构分离,便于操作。(左图)。 笔者一般会在大脑镰上基底处缝合数针以轻柔牵拉上矢状窦,进一步开放纵裂处的操作空间和视角。(右图)。
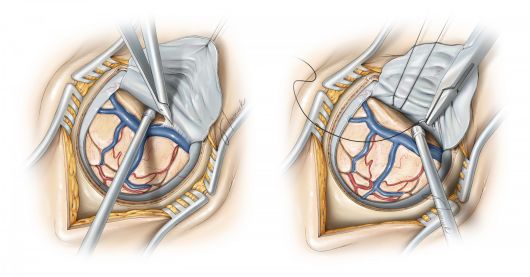
图10. 此时可以开始进行在纵裂区域的进一步显微解剖,术中操作时需轻柔牵拉窦旁静脉避免张力过大。
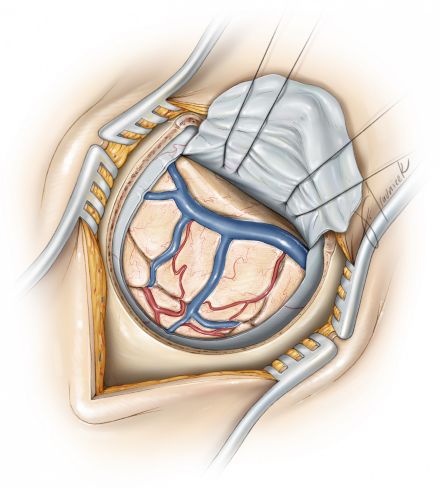
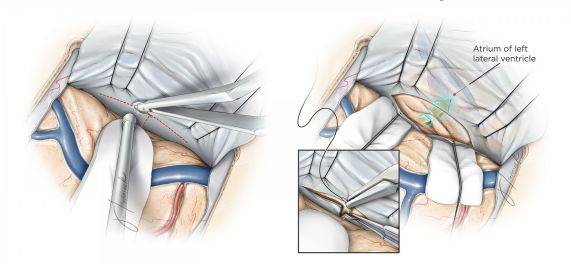
图11. 为暴露对侧侧脑室三角部旁内侧的结构,笔者一般选择“T”形切开大脑镰(左图),并在大脑镰切缘处缝线固定和牵拉翻折。经过对侧楔前叶开放的骨瓣和沿沟回斜行解剖可以提供进入侧脑室三角部的操作路径(绿色箭头,右图),利用导航可以辨识大脑镰、脑皮质和脑白纸纤维束等重要结构。 关颅 手术完毕,严密止血后有一些关颅的注意事项术者需重点关注。如术中开放脑室,因常规留置脑室外引流管以便在术后尽快引流清除侧脑室内的肿瘤碎片或积血。 笔者通常不会常规在幕上开颅手术时水密缝合硬脑膜,同时为降低术后无菌性炎症和细菌感染的发生,一般避免使用异体硬膜植入。缝合硬脑膜时需注意避免过度牵拉扭曲或阻止窦旁静脉的正常回流。 点睛之笔 术中采取3/4侧俯卧位是顶叶病变手术的合适体位,这样的体位有利于同侧病变的显露,可利用重力作用使大脑半球自然下垂,扩大纵裂旁的手术空间。 在中线旁开颅时要尽量避免损伤上矢状窦,同时高度警惕空气栓塞的发生可能。 损伤矢状窦旁桥静脉可能导致灾难性后果,所以要高度重视对该处静脉的保护。(编译:卢成寅;审校:徐涛) Contributor: Marcus Acioly, MD, PhD DOI: https://doi.org/10.18791/nsatlas.v2.ch03 中文版链接:http://www.medtion.com/atlas/2131.jspx 参考文献 Al-Mefty O. Operative Atlas of Meningiomas. Philadelphia: Lippincott-Raven, 1998. Alvernia JE, Lanzino G, Melgar M, Sindou MP, Mertens P. Is exposure of the superior sagittal sinus necessary in the interhemispheric approach? Neurosurgery. 2009;65(5):962-965. Raza S, Quinones-Hinojosa A, Olivi A. Convexity meningiomas, in DeMonte F, McDermott M, Al-Mefty O (eds): Al-Mefty’s Meningiomas, 2nd ed. New York: Thieme Medical Publishers, 2011. Rhoton AL Jr: The cerebrum. Neurosurgery. 2002;51(Suppl 1): S1-51. Rhoton AL Jr. The cerebral veins. Neurosurgery. 2002;51(4 Suppl):S159-205. Steinmet M, Krishnaney A, Lee J. Surgical management of convexity ,eningiomas In Badie B. (ed): Neurosurgical Operative Atlas: Neuro-oncology, 2nd ed. Rolling Meadows, IL: Thieme Medical Publishers and the American Association of Neurological Surgeons, 2007. Tew JM Jr, van Loveren HR. Atlas of Operative Microneurosurgery, Vol 1. Philadelphia: Saunders, 1994. Tew JM Jr, van Loveren HR, Keller JT. Atlas of Operative Microneurosurgery, Vol 2. Philadelphia: Saunders, 2001.返回搜狐,查看更多 |
【本文地址】