【指南速览】中国成人医院获得性肺炎与呼吸机相关性肺炎诊断和治疗指南(2018年版) |
您所在的位置:网站首页 › 吸入性肺炎的首要治疗原则是 › 【指南速览】中国成人医院获得性肺炎与呼吸机相关性肺炎诊断和治疗指南(2018年版) |
【指南速览】中国成人医院获得性肺炎与呼吸机相关性肺炎诊断和治疗指南(2018年版)
|
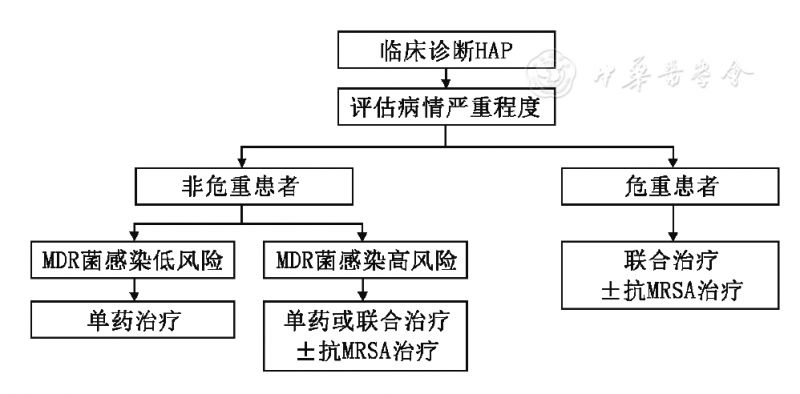
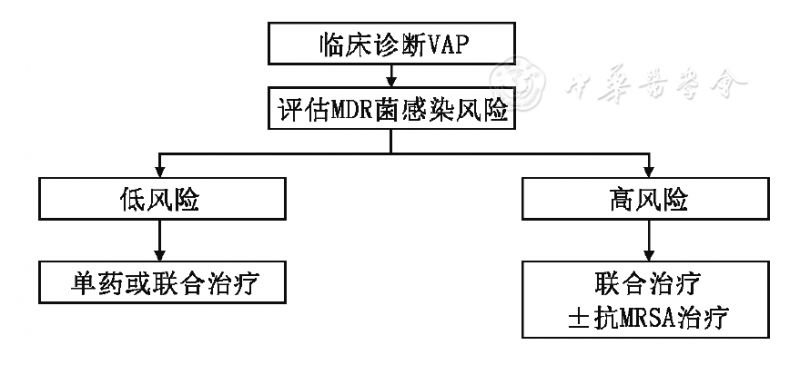
分类 MDR菌感染危险因素 证据充分的耐药危险因素 HAP 前90 d内曾静脉使用过抗菌药物 VAP 前90 d内曾静脉使用过抗菌药物 住院5 d以上发生的VAP 病情危重、合并感染性休克 发生VAP前有ARDS 接受持续肾脏替代治疗等 可能的耐药危险因素 HAP/VAP 有MDR菌感染或定植史 反复或长期住院病史 入住ICU 存在结构性肺病 重度肺功能减退 接受糖皮质激素,或免疫抑制剂治疗,或存在免疫功能障碍 在耐药菌高发的医疗机构住院 皮肤黏膜屏障破坏(如气管插管、留置胃管或深静脉导管等) 注:MDR:多重耐药;HAP:医院获得性肺炎;VAP:呼吸机相关性肺炎 表7 常见MDR菌感染相对特定的危险因素 耐药菌类别 耐药菌感染相对特定危险因素 产ESBLs肠杆菌科细菌 有产ESBLs菌感染或定植史,近90 d内曾经使用三代头孢菌素 MRSA 呼吸道存在MRSA定植,所在医疗单元内MRSA分离率高 铜绿假单胞菌 皮肤黏膜屏障破坏,免疫功能低下,慢性结构性肺病,重度肺功能减退等 鲍曼不动杆菌 严重基础疾病,鲍曼不动杆菌定植 CRE CRE定植,近90 d内使用过碳青霉烯类药物、高龄、病情危重、外科手术等 注:ESBLs:超广谱β-内酰胺酶;MRSA:耐甲氧西林金黄色葡萄球菌;CRE:碳青霉烯类耐药肠杆菌科细菌 2.初始经验性治疗抗菌药物的选择: HAP/VAP初始经验性抗菌治疗的策略见图1和图2。应根据患者的病情严重程度、所在医疗机构常见的病原菌、耐药情况及患者耐药危险因素等选择恰当的药物,同时也应兼顾患者的临床特征、基础疾病、器官功能状态、药物的PK/PD特性、既往用药情况和药物过敏史等相关因素选择抗菌药物(表8,表9)。我国不同地区和不同等级医院的病原学及其耐药性差别较大,所以治疗推荐仅仅是原则性的,需要结合患者的具体情况进行选择:(1)有条件的医院应定期制定并发布HAP/VAP致病菌组成及其药敏谱;经验性治疗方案应依据所在医院的HAP/VAP病原谱及药敏试验结果制定(ⅢA)。(2)呼吸道存在MRSA定植或住在MRSA分离率高的医疗单元内的患者,建议经验性覆盖MRSA(ⅢC)。(3)对于具有MDR铜绿假单胞菌和其他MDR革兰阴性杆菌感染的危险因素或死亡风险较高的HAP/VAP患者,建议联合使用两种不同类别的抗菌药物;对于非危重、无MDR感染危险因素的HAP/VAP患者,经验性治疗时可只使用一种抗菌药物(ⅢA)。(4)建议多黏菌素和替加环素仅用于具有XDR革兰阴性菌感染风险的患者。(5)在伴有脓毒症的HAP/VAP患者,需要根据抗菌药物的理化特性、PK/PD特点和器官(特别是肾脏和肝脏)功能障碍程度调整药物的负荷剂量与维持剂量。 表8 HAP(非VAP)的初始经验性抗感染治疗建议 注:横屏或网页版观看效果更佳 非危重患者 危重患者a MDR菌感染低风险 MDR菌感染高风险 单药治疗 单药或联合治疗b,c 联合治疗b,c 抗铜绿假单胞菌青霉素类(哌拉西林等)或β-内酰胺酶抑制剂合剂(阿莫西林/克拉维酸、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦等) 或第三代头孢菌素(头孢噻肟、头孢曲松、头孢他啶等) 或第四代头孢菌素(头孢吡肟、头孢噻利等) 或氧头孢烯类(拉氧头孢、氟氧头孢等) 或喹诺酮类(环丙沙星、左氧氟沙星、莫西沙星等) 抗铜绿假单胞菌β-内酰胺酶抑制剂合剂(哌拉西林/他唑巴坦、头孢哌酮/舒巴坦等) 或抗铜绿假单胞菌头孢菌素类(头孢他啶、头孢吡肟、头孢噻利等) 或抗铜绿假单胞菌碳青霉烯类(亚胺培南、美罗培南、比阿培南等) 抗铜绿假单胞菌β-内酰胺酶抑制剂合剂(哌拉西林/他唑巴坦、头孢哌酮/舒巴坦等) 或抗铜绿假单胞菌碳青霉烯类(亚胺培南、美罗培南、比阿培南等) 以上药物单药或联合下列中的一种 以上药物联合下列中的一种抗铜绿假单胞菌喹诺酮类(环丙沙星、左氧氟沙星) 或氨基糖苷类(阿米卡星、异帕米星等) 抗铜绿假单胞菌喹诺酮类(环丙沙星、左氧氟沙星等) 或氨基糖苷类(阿米卡星、异帕米星等) 有XDR阴性菌感染风险时可联合下列药物多黏菌素(多黏菌素B、多黏菌素E) 或替加环素 有MRSA感染风险时可联合 糖肽类(万古霉素、去甲万古霉素、替考拉宁等) 或利奈唑胺 有MRSA感染风险时可联合糖肽类(如万古霉素、去甲万古霉素、替考拉宁等) 或利奈唑胺 注:MDR:多重耐药,XDR:广泛耐药;a危重患者包括需要机械通气和感染性休克患者;b通常不采用2种β-内酰胺类药物联合治疗;c氨基糖苷类药物仅用于联合治疗 表9 VAP患者的初始经验性抗感染治疗建议 MDR菌感染低风险 MDR菌感染高风险 单药或联合治疗a 联合治疗a 抗铜绿假单胞菌青霉素类(哌拉西林等) 或抗铜绿假单胞菌的第三四代头孢菌素(头孢他啶、头孢吡肟、头孢噻利等) 或β-内酰胺酶抑制剂合剂(哌拉西林/他唑巴坦、头孢哌酮/舒巴坦等) 或抗铜绿假单胞菌碳青霉烯类(亚胺培南、美罗培南、比阿培南等) 或喹诺酮类(环丙沙星、左氧氟沙星等) 或氨基糖苷类(阿米卡星、异帕米星等)b 抗铜绿假单胞菌β-内酰胺酶抑制合剂(哌拉西林/他唑巴坦、头孢哌酮/舒巴坦等) 或抗铜绿假单胞菌第三四代头孢菌素(头孢他啶、头孢吡肟、头孢噻利等) 或氨曲南或抗铜绿假单胞菌碳青霉烯类(亚胺培南、美罗培南、比阿培南等) 或抗假单胞菌喹诺酮类(环丙沙星、左氧氟沙星等) 或氨基糖苷类(阿米卡星、异帕米星等) 有XDR阴性菌感染风险时可联合下列药物多黏菌素类(多黏菌素B、多黏菌素E) 或替加环素有MRSA感染风险时可联合糖肽类(万古霉素、去甲万古霉素、替考拉宁) 或利奈唑胺 注:a特殊情况下才使用2种β-内酰胺类药物联合治疗;b氨基糖苷类药物仅用于联合治疗
注:HAP:医院获得性肺炎;MDR:多重耐药;MRSA:耐甲氧西林金黄色葡萄球菌 ▲图1 HAP经验性抗菌治疗推荐
注:VAP:呼吸机相关性肺炎;MDR:多重耐药;MRSA:耐甲氧西林金黄色葡萄球菌 ▲图2 VAP经验性抗菌治疗推荐 (二)HAP/VAP的病原治疗 病原治疗即目标性(针对性)抗感染治疗,是指针对已经明确的感染病原菌,参照体外药敏试验结果制定相应的抗菌药物治疗方案(窄谱或广谱、单药或联合用药)。HAP/VAP的病原治疗需注意以下几点。 1.抗感染治疗前或调整方案前尽可能送检合格的病原学标本,并评估检查结果,排除污染或定植的干扰。 2.根据检测出的病原菌及其药敏试验结果,在初始经验性治疗疗效评估的基础上酌情调整治疗方案。 3.HAP/VAP常出现XDR或PDR菌感染,应以早期、足量、联合为原则使用抗菌药物,并应根据具体的最低抑菌浓度(minimum inhibitory concentration,MIC)值及PK/PD理论,推算出不同患者的具体给药剂量、给药方式及给药次数等,以优化抗菌治疗效能。 HAP/VAP常见耐药菌抗感染治疗方案的推荐意见见表10。 表10 HAP/VAP常见耐药菌抗感染治疗方案 注:横屏或网页版观看效果更佳 病原菌类别 病原菌 推荐药物 备注 革兰阳性球菌 MRSA 糖肽类(万古霉素、去甲万古霉素、替考拉宁)或利奈唑胺 万古霉素等糖肽类和利奈唑胺大致等效 万古霉素谷浓度应维持在10~15 mg/L;重症患者应给予25~30 mg/kg的负荷剂量,谷浓度维持在10~20 mg/L 替考拉宁应给予6~12 mg/kg (或400~800 mg), 1次/12 h的负荷剂量,连续3次,再以400 mg,1次/d维持 VRE 利奈唑胺或替考拉宁 VRE较少引起肺部感染,需排除定植和污染;VRE对头孢菌素类等多种抗菌药物天然耐药,应结合药敏试验结果选择;替考拉宁仅用于VanB型VRE感染 肠杆菌科细菌 产ESBLs肠杆菌科细菌 轻中度感染:头霉素类(头孢西丁、头孢美唑、头孢米诺)、氧头孢烯类(拉氧头孢、氟氧头孢)、β-内酰胺酶抑制剂合剂(哌拉西林/他唑巴坦、头孢哌酮/舒巴坦) 方案应结合药敏试验结果及个体因素选择大部分仅需单药治疗,仅少数严重感染需要联合用药 中重度感染:碳青霉烯类(亚胺培南、美罗培南、比阿培南),或联合治疗方案 联合治疗方案:碳青霉烯类+喹诺酮类或氨基糖苷类,β-内酰胺酶抑制剂合剂+喹诺酮类或氨基糖苷类 CRE 主要治疗药物:多黏菌素类(多黏菌素B、多黏菌素E)、替加环素、头孢他啶/阿维巴坦 应以早期、足量、联合为原则 联合治疗药物:磷霉素、氨基糖苷类(阿米卡星、异帕米星)、碳青霉烯类(亚胺培南、美罗培南、比阿培南) 针对我国流行的碳青霉烯酶(主要是KPC):头孢他啶/阿维巴坦 当碳青霉烯类MIC为4~16 μg/ml时,需与其他药物联合使用;增加给药次数或剂量,延长滴注时间 多黏菌素B剂量可增加至300 mg/d,美罗培南可用至2 g,1次/8 h,比阿培南可用至0.3~0.6g,1次/6~8 h,均持续静脉滴注3 h以上 当碳青霉烯类MIC>16 μg/ml时,应避免使用 2种碳青霉烯类联用:厄他培南+多利培南,或亚胺培南,或美罗培南;由于体内研究证据较少,需谨慎使用 当多黏菌素B或E的MIC≤2 μg/ml时可使用,XDR或PDR菌感染时可同时辅助吸入多黏菌素E 当多黏菌素B或E MIC>2 μg/ml,联合使用敏感药物(如磷霉素、替加环素)。因缺乏证据,当MIC>8 μg/ml时需慎用 联合治疗方案 含碳青霉烯类方案:碳青霉烯类+多黏菌素或替加环素;碳青霉烯类+多黏菌素+替加环素 不含碳青霉烯类方案:替加环素+氨基糖苷类或磷霉素;多黏菌素+替加环素或磷霉素;氨基糖苷类+磷霉素或氨曲南 病原菌类别 病原菌 推荐药物 备注 非发酵菌 铜绿假单胞菌 具有抗铜绿假单胞菌活性药物:头孢菌素类(头孢他啶、头孢吡肟、头孢噻利)、碳青霉烯类(亚胺培南、美罗培南、比阿培南)、β-内酰胺酶抑制剂合剂(哌拉西林/他唑巴坦、头孢哌酮/舒巴坦)、喹诺酮类(环丙沙星、左氧氟沙星)、氨基糖苷类(阿米卡星、妥布霉素、异帕米星)、氨曲南、多黏菌素类(多黏菌素B、多黏菌素E) 给予充足的剂量:如哌拉西林/他唑巴坦可用至4.5 g,1次/6 h,持续滴注3 h 严重感染时,可增加剂量、延长滴注时间或持续滴注 双β-内酰胺类联用可能有效,但需慎用 单药治疗:非MDR轻症患者且无明显基础疾病时,可单独应用除氨基糖苷类外的具有抗铜绿假单胞菌活性的抗菌药物 联合方案 MDR菌 抗铜绿假单胞菌β-内酰胺类+氨基糖苷类、喹 诺酮类、磷霉素 多黏菌素+β-内酰胺类、环丙沙星、磷霉素 氨基糖苷类+环丙沙星、左氧氟沙星 XDR菌 多黏菌素+β-内酰胺类+环丙沙星、磷霉素 XDR或PDR菌引起的肺炎:可在静脉用药的基础上,雾化吸入氨基糖苷类(如妥布霉素、阿米卡星)、多黏菌素E 双β-内酰胺类联用:头孢他啶或氨曲南+哌拉西林/他唑巴坦、头孢他啶+头孢哌酮/舒巴坦;头孢他啶或头孢吡肟+氨曲南 对碳青霉烯类耐药的铜绿假单胞菌多黏菌素;多黏菌素+β-内酰胺类,或环丙沙星,或磷霉素,或碳青霉烯类;β-内酰胺类+氨基糖苷类,或磷霉素;氨基糖苷类+环丙沙星,或左氧氟沙星 鲍曼不动杆菌 可供选择的药物:舒巴坦及其合剂(头孢哌酮/舒巴坦、氨苄西林/舒巴坦)、碳青霉烯类(亚胺培南/西司他丁、美罗培南、比阿培南)、多黏菌素类(B或E)、替加环素、四环素类(米诺环素、多西环素)、氨基糖苷类(阿米卡星、异帕米星)或喹诺酮类(环丙沙星、左氧氟沙星、莫西沙星) 对于MDR感染,舒巴坦剂量可增至6~8 g/d,碳青霉烯类可增加剂量、延长滴注时间 对非MDR感染,可根据药敏结果选用β-内酰胺类抗菌药物 对XDR或PDR,采用联合方案 舒巴坦及其合剂+多黏菌素,或替加环素,或多西环素,或碳青霉烯类;多黏菌素+碳青霉烯类;替加环素+碳青霉烯类,或多黏菌素;舒巴坦及其合剂+多西环素+碳青霉烯类;舒巴坦及其合剂+替加环素+碳青霉烯类;亚胺培南/西司他丁+利福平+多黏菌素或妥布霉素 对碳青霉烯类耐药的鲍曼不动杆菌:多黏菌素、舒巴坦及其合剂、替加环素 常用联合方案:多黏菌素+舒巴坦及其合剂,碳青霉烯类,利福平,氨基糖苷类,或替加环素 嗜麦芽窄食单胞菌 可供选择的药物:磺胺甲噁唑/甲氨苄啶、β-内酰胺酶抑制剂合剂(头孢哌酮/舒巴坦、替卡西林/克拉维酸)、氟喹诺酮类(左氧氟沙星、环丙沙星、莫西沙星)、替加环素、四环素类(米诺环素、多西环素)、头孢菌素(头孢他啶、头孢吡肟) 联合用药适用于严重感染、XDR或PDR菌感染等 对碳青霉烯类天然耐药,替加环素的临床经验有限 联合治疗方案 磺胺甲噁唑/甲氨苄啶+替卡西林/克拉维酸,或头孢哌酮/舒巴坦,或氟喹诺酮类,或四环素类,或头孢他啶,或多黏菌素 氟喹诺酮类,或多黏菌素+替卡西林/克拉维酸,或头孢哌酮/舒巴坦,或头孢他啶 注:MRSA:耐甲氧西林金黄色葡萄球菌;VRE:耐万古霉素肠球菌;CRE:对碳青霉烯类耐药的肠杆菌科细菌;KPC:指产KPC酶的肺炎克雷伯菌 (三)抗感染治疗的疗效判断和疗程 HAP/VAP抗感染疗程一般为7 d或以上。 1.初步疗效判断: 经验性治疗48~72 h应进行疗效评估。疗效判断需结合患者的临床症状和体征、影像学改变、感染标志物等实验室检查综合判断。如获得明确的病原学结果后,应尽早转为目标治疗或降阶梯治疗(由联合治疗转为单药治疗,或由广谱抗菌药物转为窄谱抗菌药物)(ⅢC)。如治疗无效且病原学不明,需进一步进行病原学检查,并重新评估病原学,调整治疗药物。 2.抗感染治疗的疗程: 需结合患者感染的严重程度、致病菌种类和耐药性及临床疗效等因素决定。如果初始经验性抗感染治疗恰当,单一致病菌感染,对治疗的临床反应好,无肺气肿、囊性纤维化、空洞、坏死性肺炎和肺脓肿且免疫功能正常者,疗程为7~8 d。对于初始抗感染治疗无效、病情危重、XDR或PDR菌感染、肺脓肿或坏死性肺炎者,应酌情延长疗程。 3.抗菌药物治疗的停药指征: 根据患者的临床症状和体征、影像学和实验室检查(特别是PCT)等结果决定停药时机(ⅢB)。 (四)吸入性抗菌药物的治疗 在同时符合以下情况时,可尝试在全身抗菌治疗的基础上联合吸入性抗菌药物治疗:(1)HAP/VAP是由MDR肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌等所致;(2)单纯全身用药肺炎部位药物分布不足,疗效不佳;(3)选择的拟吸入的抗菌药物对致病菌敏感(ⅠC)。可用于吸入的抗菌药物主要为氨基糖苷类(包括妥布霉素和阿米卡星)和多黏菌素。 评价吸入性抗菌药物的临床研究大多存在样本量小、观察人群和用药方案差异大等缺陷,静脉联合吸入治疗改善临床转归的临床证据主要集中于多黏菌素,因此,吸入治疗的有效性和安全性还有待进一步观察。 吸入性抗菌药物的最佳方案尚无定论。多黏菌素E推荐30~60 mg基质(相当于100~200万IU),溶于2~4 ml生理盐水中,1次/8~12 h。阿米卡星推荐400 mg,2次/d或25 mg/kg,1次/d;妥布霉素推荐300 mg,1次/12 h。药物(尤其是多黏菌素E)应现用现配。疗程为14 d或至脱机。对于机械通气患者,应使用合适的雾化装置,根据患者的病理生理特点设置适当的吸氧浓度和通气模式。 吸入治疗的局部不良反应主要为诱发气道痉挛,可表现为咳嗽、喘息和呼吸困难。雾化过程中需监测呼吸道症状和氧饱和度。如发生气道痉挛,轻度可停止雾化,并给予支气管舒张剂,缓解后再进行雾化;如持续或严重,应停用该药物吸入治疗。雾化氨基糖苷类和多黏菌素者应监测肾功能,有条件时可监测血药浓度。如为机械通气患者,尚需监测:(1)气道峰压,如升高,可能是滤器堵塞或气道痉挛所致;(2)患者精神状态,低剂量镇静剂可减轻人机对抗,在雾化结束后应及时停药。 (五)辅助支持治疗 HAP/VAP患者除经验性和目标性抗感染治疗外,气道分泌物引流、合理氧疗、机械通气、液体管理、血糖控制、营养支持等综合治疗措施也同等重要,尤其对重症感染患者往往可决定其预后,合理应用可使患者获益。 1.呼吸支持技术: (1)引流气道分泌物:及时有效地引流气道分泌物、维持呼吸道通畅是HAP/VAP抗感染治疗的首要措施,尤其是合并肺脓肿、脓胸或呼吸道廓清能力差的重症患者;卧床患者应定时翻身拍背,积极体位引流,防止误吸并进行积极的呼吸功能锻炼;对于呼吸道廓清能力差、不能充分排痰的患者,可选用排痰机震动排痰、直接经鼻(口)或经人工气道给予刺激咳嗽及吸痰,必要时经支气管镜吸痰;无创机械通气患者分泌物较多时,尽早采用经支气管镜吸痰,有可能降低气管插管率。(2)合理氧疗:对低氧血症及重症HAP患者应及时进行氧疗,保持动脉血氧饱和度(SaO2)>90%,下列情况需持续吸氧:呼吸频率>24次/min、PaO2 |
【本文地址】
今日新闻 |
推荐新闻 |