宝宝健康头号隐形“杀手” |
您所在的位置:网站首页 › SMA二型患者通过治疗寿命 › 宝宝健康头号隐形“杀手” |
宝宝健康头号隐形“杀手”
|
主要是由于5号染色体中的SMN1基因发生缺失(或突变)引起的。 因为该基因无法正常发挥功能,制造不出运动神经细胞所需要的蛋白,导致运动神经元丧失,进而使得肌肉无力和萎缩。 根据发病年龄和疾病严重程度主要分为I型、II型、III型、IV型这4种临床类型。 发病年龄越早,对运动功能的影响越大。
SMA I型 : 常见且最严重的类型,患儿通常在出生后6个月以内发病,无法控制头部运动,无法独坐和行走,通常在出生后2年内因呼吸衰竭死亡。 SMA II型 : 患儿通常在出生后6~18个月发病,可独坐,少数可借助支持站立,但无法行走,多数能活到25岁。 SMA III型: 患儿通常在出生18个月后发病,下肢比上肢症状严重,发病早期可独立行走,随着年龄的增长,将会逐渐丧失行走的能力。寿命可正常。 SMA IV型: 成人发病(20或30岁之后),仅有轻微运动障碍,呼吸系统不受影响,寿命正常。 02 治疗要花几千万
SMA虽有治疗药物,但能用得起的家庭屈指可数。 救命药——诺西那生钠,在2019年进入国内的时,5毫升一针的售价近70万元,属于完全自费药物,首年需要注射6次,此后每年3针,终身用药。 即使2021年有新闻报道说,该药每针价格降价到55万元,但对于普通工薪家庭来说依然是难以承担的“天价”。 也许倾家荡产打了第一针,可能就续不起了。 面对要不花几千万来换一条命,要不只能亲眼目睹孩子逝去的残酷选择,没钱治病和无药可医同样让人深感绝望。 普通人群中, 约每40-50人中就会有一个是SMA致病基因携带者 。如果人体仅携带一个隐性致病基因突变,身体是不会显现疾病的,这类人被称为“携带者”。 然而当两个携带者结婚生子,每次怀孕其后代的患病几率为:
(1) 1/4 几率孩子是SMA患儿 (2)1/2几率孩子是携带者 (3)1/4几率孩子是正常人 以目前的医学水平,人的基因是不能改变的,只要致病基因还在,遗传病是无法治愈的。 SMA 发病率高,疾病严重,治疗难且费用高昂,加上是隐性遗传的,携带者父母无症状也可能无家族史,容易在不知情下把致病基因遗传给后代使其发病。 因此, SMA携带者筛查显得尤为重要。 据悉, 2017年,美国妇产科学会(ACOG)要求所有备育或者已育女性进行SMA携带者筛查。 而在我国的常规婚检和产检中,并不包括对SMA等常见遗传疾病的检测,现在仅有部分城市(如北京、上海等)开展了SMA携带者筛查。 03 孕前携带者筛查可有效控制风险
由于SMA人群携带率高,对于育龄或者是已怀孕的正常夫妇来说,如果希望评估生育出SMA患儿的风险,可以主动进行相关基因的携带者检测。 若检测结果提示双方均携带有疾病基因突变,要进行遗传谘询,可通过产前诊断技术在怀孕期时对宫内胎儿进行诊断,避免患有严重遗传病胎儿的出生。 或利用辅助生殖技术,通过胚胎植入前诊断,选择健康受精卵孕育。 一位SMA患儿的父亲说: “自从孩子确诊后,我开始劝说身边每一个备孕或刚怀孕的亲朋好友,去做基因筛查。但是,没有一个会去做的。 大家都抱着侥幸心理,觉得这样的事应该不会发生在自己身上。” 风险未到眼前,不知怕字怎写。 当真搁自己身上了往往捶胸顿足,悔不当初。 预防胜于治疗,这是良言。 多花个一个检查的钱, 也许换来的是孩子一辈子的健康。
隐性遗传病虽然单个发病率不高,但由于遗传病数量众多,总体发病率并不低且危害十分严重,部分能致残、致畸、致死,尚无治愈方法,疾病会伴随终身。 据国外一项研究显示, 无表型人群中人均携带有2.8个致病突变。 需要警惕的是 携带者表型正常,常规产检无法检测出异常 ,往往忽视了存在的生育风险,直到携带者父母生出患儿才被发现。 可一旦患病对任何家庭来说都是“毁灭性”的打击。 因此尽早检出致病基因是预防严重隐性遗传病首次发生的关键。 以往传统携带者筛查侧重于特定疾病的检测,现在随着分子生物学技术的迅速发展,新型基因检测可一次性同时筛查409种隐性遗传病(总发病率达1/20)。 包括脊髓性肌萎缩症、地中海贫血症、遗传性耳聋、脆性X综合症、蚕豆症、杜氏肌肉萎缩症、血友病、白化病、粘多糖症、高雪氏病、苯丙酮尿症等等。 仅需采集受检夫妻的血液或口腔细胞样本,即可诊断出他们是否携带有隐性遗传病致病基因,以便及早应对。
|
【本文地址】
今日新闻 |
推荐新闻 |

 (图来源网络,侵立删)
(图来源网络,侵立删)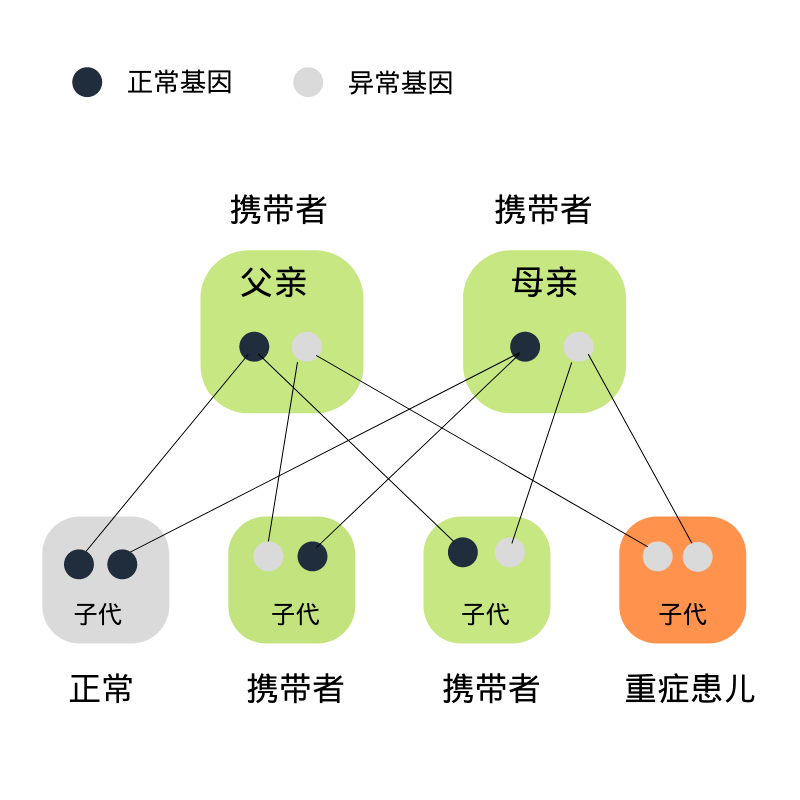


 返回搜狐,查看更多
返回搜狐,查看更多