我们能在炎症性肠病(IBD)病理图片中看到什么?(一) |
您所在的位置:网站首页 › 结肠组织学图谱 › 我们能在炎症性肠病(IBD)病理图片中看到什么?(一) |
我们能在炎症性肠病(IBD)病理图片中看到什么?(一)
|
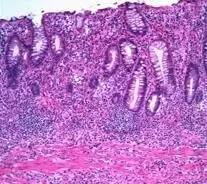
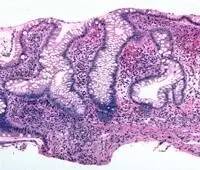
指粘膜层、粘膜下层、固有肌层甚至是浆膜层中明显淋巴细胞和/或浆细胞浸润。但对IBD而言,如果仅出现以上情况而无隐窝及粘膜固有层损伤则无特殊临床意义。然而需注意部分溃疡性结肠炎(UC)可能尚未出现隐窝损伤,但已有粘膜基底部淋巴或浆细胞聚集。较之于急性初发病例的急性粘膜损伤,慢性炎症改变往往在病程三周之后才可能出现。
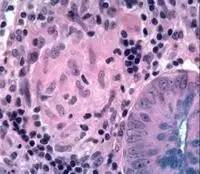
3.肉芽肿形成 指由于各种刺激造成的组织细胞聚集,亦为慢性炎症的表现,是克罗恩病(CD)的组织学特征之一,其中中性粒细胞功能异常可能参与其发病过程。
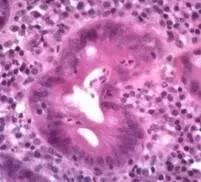
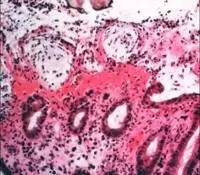
(CD肉芽肿:非坏死性,由类上皮组织细胞和淋巴细胞构成,无多核巨细胞,病灶边界不清晰) 4.隐窝炎 是急性粘膜病变的标志,可在上皮细胞本身的损伤之前出现,在急性肠道感染性疾病中亦很显著。
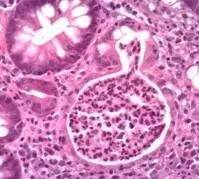
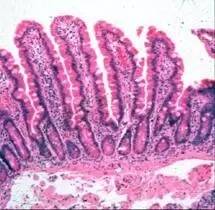
(可见中性粒细胞浸润的急性隐窝炎) 5.隐窝脓肿 隐窝腔内的淋巴细胞聚集最终造成隐窝的脓肿形成。在IBD,尤其是UC常有隐窝基底部的变化,包括隐窝腔膨大,持续的上皮损伤,隐窝基底部破裂,病变累及粘膜固有层并向侧方蔓延,从而导致整个粘膜层剥蚀破坏并使溃疡形成。与之不同的是,在一些感染性肠病中,隐窝的炎症及破坏往往局限在隐窝上部。IBD急性期可能会出现隐窝脓肿,在缓解期病例中,可能会发现隐窝增宽、隐窝内细胞碎片、粘膜上皮萎缩等现象。
6.隐窝结构改变 在上皮及基底膜损伤后上皮再生过程中造成的隐窝延伸、扭曲、轴向改变,分支,缺失等。常继发于粘膜糜烂及溃疡。
7.粘膜糜烂 失去上皮细胞、隐窝上部及浅层粘膜固有层等结构。可见于IBD初期,也可见于自限性肠炎、假膜性肠炎等疾病。
8.阿弗他糜烂或溃疡 形态与白塞氏病的粘膜膨出性糜烂相似,周边有明显的充血边缘,可见于CD及一些感染性肠病,但白塞氏病灶更倾向于全层病变,并且有小血管的血管炎改变。
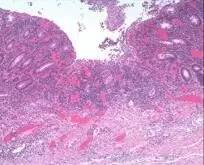
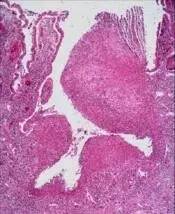
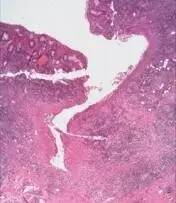
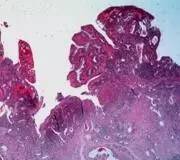
9.粘膜溃疡 是粘膜全层的缺失(包括上皮层及粘膜固有层),往往由多个隐窝病变逐渐演变而成,UC的溃疡一般较浅,而CD的溃疡可累及粘膜下层、固有肌层甚至浆膜层(裂隙样溃疡)。
(UC,粘膜层缺失的溃疡)
(CD的裂隙样溃疡,溃疡垂直于粘膜层,累及粘膜下层,邻近粘膜无改变) 10.假性息肉 由于粘膜全层炎症或损伤导致的息肉样改变。在隐窝损伤后的慢性病程中,随着粘膜修复和上皮增生、水肿及肉芽肿形成而产生内镜下可见的多发息肉样结构,不同于肿瘤性或增生性息肉,此类病灶并非起源于完整的粘膜层内部,而由邻近组织的缺失而形成。
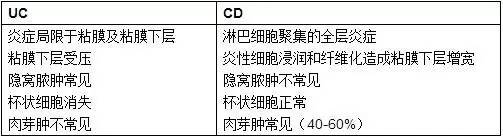
UC与CD的组织学差异
IBD组织学活检的要点 1.尽量系统采取结直肠各个节段以及末端回肠的组织; 2.足够深度的取检 -理想的组织活检最好能够取到包括粘膜肌层在内的粘膜全层,以充分暴露腺管结构 -如能包含部分粘膜下层则有助于观察较大的血管结构,可帮助鉴别血管炎和淀粉样变性 -肌层结构的完整性有助于判断慢性病灶局部有无萎缩及纤维化形成;
3.及时正确的固定方法:立即固定于3.8%福尔马林,保持结构完整; 4.准确的方向性有助于观察腺管和绒毛结构的异常。 粘膜活检的局限性 -无论在活动期或非活动期,IBD病变的组织学表现均缺乏特异性; -组织学特征往往为局灶性改变,常会发生取检部位的误差; -内镜粘膜相正常时,随机活检的组织学结果可能与病情不一致。 (本文得到美国芝加哥大学医学院病理科肖书渊教授指正,特此感谢!) 欢迎投稿到小编邮箱:[email protected] 来稿邮件主题为:【投稿】医院+科室+姓名 小编微信:choudan110返回搜狐,查看更多 |
【本文地址】
今日新闻 |
推荐新闻 |