诊疗规范:消化性溃疡治疗的关键:鉴别诊断 |
您所在的位置:网站首页 › 消化道溃疡病理生理学 › 诊疗规范:消化性溃疡治疗的关键:鉴别诊断 |
诊疗规范:消化性溃疡治疗的关键:鉴别诊断
|
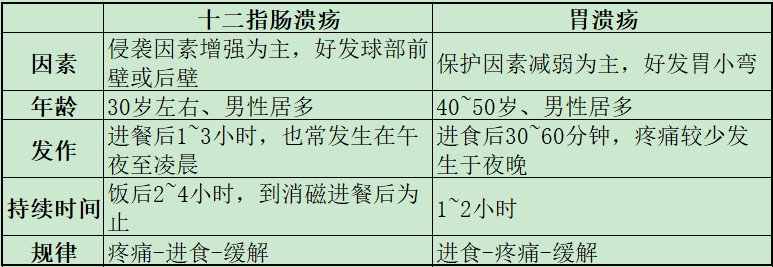
消化性溃疡(PU)是常见的慢性消化系统疾病,主要指胃和十二指肠溃疡。在各种致病因子的作用下,黏膜发生炎性反应与坏死、脱落,从而形成的溃疡,溃疡的黏膜坏死缺损穿透黏膜肌层,严重者可达固有肌层或更深。按发生部位及性质,溃疡可分为胃溃疡、十二指肠溃疡及特殊类型溃疡。一 消化性溃疡的病因和发病机制 1.消化性溃疡的发病机制主要与胃、十二指肠黏膜的损伤因素和黏膜自身防御-修复因素之间失平衡有关。 2.H.pylori感染为消化性溃疡重要的发病原因和复发因素之一。 3. NSAID和阿司匹林是消化性溃疡的主要病因之一,而且在上消化道出血中起重要作用。 4.胃酸在消化性溃疡的发病中起重要作用。 5.其他药物,如糖皮质激素、部分抗肿瘤药物和抗凝药的广泛使用也可诱发消化性溃疡,亦是上消化道出血不可忽视的原因之一。 6.吸烟、饮食因素、遗传、应激与心理因素、胃十二指肠运动异常等在消化性溃疡的发生中也起一定作用。 二 诊断及鉴别诊断 《消化性溃疡诊断与治疗规范(2016年)》指出: 中上腹痛、反酸是消化性溃疡的典型症状,腹痛发生与进餐时间的关系是鉴别胃与十二指肠溃疡的重要临床依据。 胃镜检查是诊断消化性溃疡最主要的方法。 对消化性溃疡应常规做尿素酶试验、组织学检测,或核素标记13C或14C呼气试验等,以明确是否存在H.pylori感染。 消化性溃疡还需与胃癌、淋巴瘤、克罗恩病、结核病、巨细胞病毒感染等继发的上消化道溃疡相鉴别。 1.消化性溃疡的临床表现 (1)症状: 上腹痛或不适为主要症状,可为钝痛、灼痛、胀痛、饥饿样不适,可能与胃酸刺激溃疡壁的神经末梢有关,常具有下列特点: ①慢性过程,病史可达数年或十余年; ②周期性发作,发作期可为数周或数月,缓解长短不一,发作有季节性,多在秋冬和冬春之交发病; ③部分患者有与进餐相关的节律性上腹痛,如饥饿痛或餐后痛; ④腹痛可被抑酸剂缓解。 (2)体征: 发作时剑突下可有局限性压痛,缓解后无明显体征。 2.辅助检查 (1)胃镜+黏膜活检 是确诊消化性溃疡的首选检查方法,其目的在于: ①确定有无病变、部位及分期; ②鉴别良恶性; ③评价治疗效果; ④对合并出血者给予止血治疗。 (2)X线钡餐检查: 为确诊消化性溃疡的次选检查方法。X线钡餐适宜于: ①胃镜禁忌者; ②不愿接受胃镜检查者; ③了解胃的运动情况。龛影是确诊消化性溃疡的直接征象,而局部压痛、十二指肠球部激惹和球部变形、胃大弯侧挛性切迹均为间接征象,仅提示有溃疡的可能。 (3)幽门螺杆菌检查 分侵入性检查和非侵入性检查两种。 ①侵入性检查:需通过胃镜检查取胃黏膜组织进行检测,主要包括快速尿素酶试验组织学检查和幽门螺杆菌培养; ②非侵入性检查:无需胃镜检查,主要包括13C或14C尿素呼气试验、粪便幽门螺杆菌抗原检测、血清学检查。 (4)胃液分析和血清胃泌素测定 仅在疑有胃泌素瘤时作鉴别诊断之用。 (5)粪便隐血 了解溃疡有无合并出血。 3.鉴别诊断 (1)十二指肠溃疡与胃溃疡的鉴别
(2)消化性溃疡与胃癌相鉴别 相似点:均可有上腹疼痛。 不同点:胃癌早期表现可与消化性溃疡相似,但后期会出现体重下降等表现,内镜检查、病理检查可鉴别。 (3)消化性溃疡与克罗恩病相鉴别 相似点:可有腹部症状。 不同点:克罗恩病通常不累及胃及十二指肠,上腹痛、呕吐症状不明显,抑酸剂通常难以缓解腹痛,常伴有腹泻,肠镜检查可鉴别。 (4)消化性溃疡与功能性消化不良相鉴别 相似点:都有上腹疼痛、反酸、嗳气等症状。 不同点:临床表现相似,可通过内镜检查鉴别。 划重点: ①确诊消化性溃疡一一首选胃镜检查,次选X线钡餐检查。②确诊结肠克罗恩病一一首选结肠镜检查,次选X线钡剂灌肠检查。③检查幽门螺杆菌一一侵入性检查首选经胃的快速尿素酶试验,治疗后复查首选14C尿素呼气试验。④近期应用抗生素、PPI、铋剂等,可造成幽门螺杆菌检查呈假阴性,血清学检查例外。 : , 。 视频 小程序 赞 ,轻点两下取消赞 在看 ,轻点两下取消在看 |
【本文地址】
今日新闻 |
推荐新闻 |